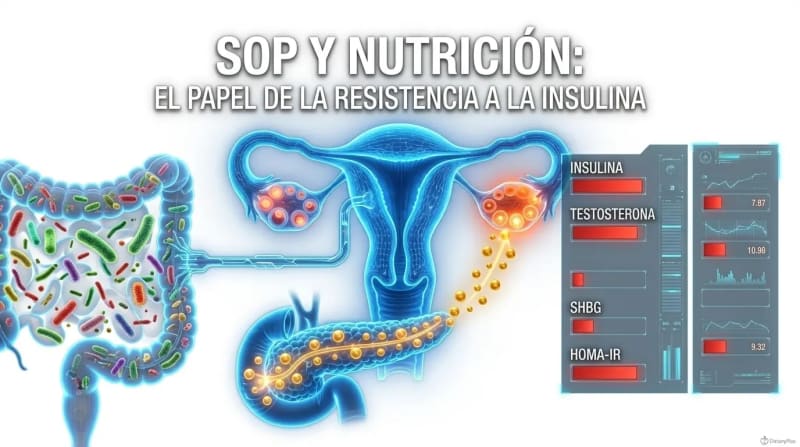
El síndrome de ovario poliquístico (SOP) afecta a entre el 5% y el 20% de las mujeres en edad reproductiva, dependiendo de los criterios diagnósticos que se utilicen. Es la causa más frecuente de infertilidad anovulatoria y una de las endocrinopatías más comunes en mujeres jóvenes.
Pero reducirlo a un “problema de ovarios” es quedarse en la superficie. El SOP es un trastorno endocrino-metabólico complejo en el que la resistencia a la insulina, la inflamación crónica, la disbiosis intestinal y el exceso de andrógenos se entrelazan en un ciclo que se retroalimenta. Y la buena noticia es que ese ciclo se puede romper. No solo con fármacos. También, y de forma muy significativa, con nutrición clínica.
La resistencia a la insulina: el motor que todo lo mueve
Entre el 50% y el 70% de las mujeres con SOP presentan resistencia a la insulina, independientemente de su peso. Esto es fundamental: no necesitas tener sobrepeso para tener SOP con resistencia a la insulina. Muchas mujeres delgadas con SOP tienen hiperinsulinemia y no lo saben porque nadie les pide una insulina basal en la analítica.
Una revisión publicada en febrero de 2025 en Frontiers in Cellular and Infection Microbiology lo resume con claridad: la hiperinsulinemia es un mecanismo fisiopatológico crucial en el desarrollo del SOP, afectando al 50-70% de las pacientes. Esta condición no solo agrava la disfunción ovulatoria sino que conduce a múltiples resultados metabólicos adversos como dislipidemia, diabetes y aumento del riesgo cardiovascular.
¿Cómo conecta la insulina con los ovarios? A través de una cascada de efectos muy bien documentada:
La hiperinsulinemia estimula directamente la producción de andrógenos en los ovarios. La insulina activa la enzima citocromo P450c17 en las células de la teca ovárica, que es la responsable de convertir los precursores hormonales en testosterona y androstenediona. Al mismo tiempo, la insulina aumenta la biodisponibilidad del factor de crecimiento insulínico tipo 1 (IGF-1), que potencia aún más la producción de andrógenos.
La insulina alta también reduce la producción hepática de SHBG (globulina fijadora de hormonas sexuales), que es la proteína que transporta la testosterona en sangre de forma inactiva. Menos SHBG significa más testosterona libre circulante, que es la forma biológicamente activa. El resultado: más acné, más hirsutismo (vello facial y corporal), más alopecia androgénica y más dificultad para ovular.
Los andrógenos elevados, a su vez, promueven la acumulación de grasa visceral, que empeora la resistencia a la insulina. Y la grasa visceral produce citoquinas proinflamatorias (IL-6, TNF-alfa) que agravan tanto la resistencia a la insulina como la disfunción ovárica. Es un ciclo cerrado que se perpetúa a sí mismo.
El concepto central: La evidencia actual sugiere que el tratamiento anti-resistencia a la insulina puede reducir los niveles circulantes de andrógenos y aliviar los fenotipos del SOP. Eso significa que mejorar la sensibilidad a la insulina no solo beneficia tu metabolismo: puede restaurar la ovulación, reducir el acné, frenar el hirsutismo y mejorar la fertilidad.
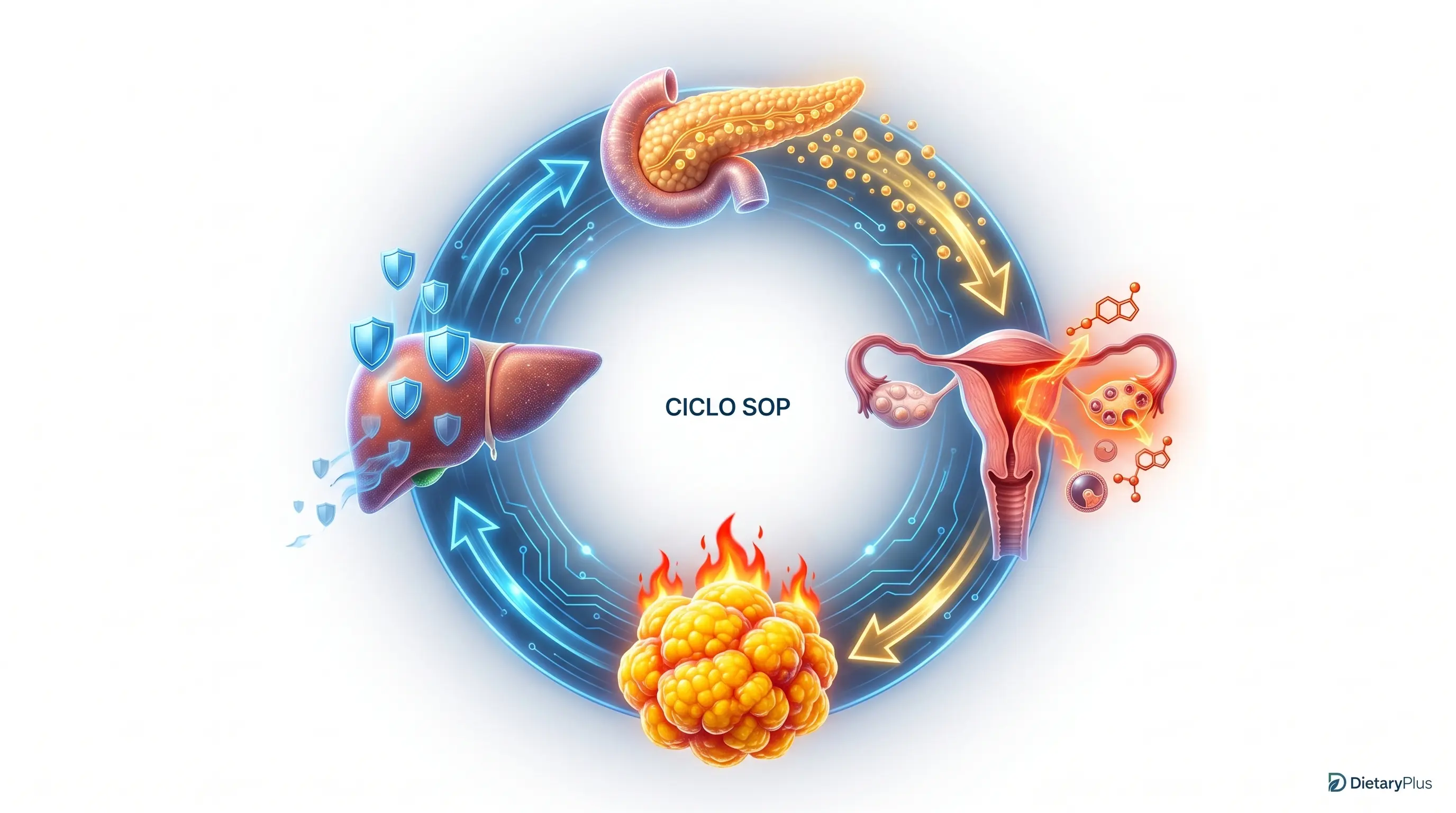
Tu intestino está involucrado: la teoría DOGMA
Hace años se propuso la teoría DOGMA (Dysbiosis of Gut Microbiota): la disbiosis intestinal como factor contribuyente al SOP. Lo que entonces era una hipótesis hoy tiene respaldo científico sólido.
Una revisión publicada en noviembre de 2025 en Frontiers in Microbiology documenta que las mujeres con SOP presentan menor diversidad microbiana, reducción de bacterias productoras de ácidos grasos de cadena corta (como Faecalibacterium prausnitzii) y aumento de bacterias productoras de endotoxinas. Un estudio publicado en Advanced Science (2025) demostró que la modulación de la microbiota con inulina mejoró el metabolismo y la función ovárica en modelos de SOP.
Otra revisión publicada en julio de 2025 en el Journal of Translational Medicine (Springer Nature) lo contextualiza: la disfunción de la microbiota intestinal está vinculada a los síntomas del SOP, incluyendo hiperandrogenismo, resistencia a la insulina, inflamación crónica y niveles anómalos de péptidos del eje intestino-cerebro. Las bacterias productoras de butirato mejoran la función de la barrera intestinal y reducen la endotoxemia, lo que a su vez disminuye la inflamación sistémica y mejora la sensibilidad a la insulina.
La conexión es directa y bidireccional. La disbiosis intestinal promueve la resistencia a la insulina (a través de la inflamación por LPS). La resistencia a la insulina empeora la disbiosis (porque la hiperinsulinemia altera el entorno intestinal). Y ambas juntas impulsan la producción de andrógenos y la disfunción ovárica.
Esto explica por qué muchas mujeres con SOP tienen también síntomas digestivos (hinchazón, gases, estreñimiento, SIBO) que parecen no tener relación con su diagnóstico ginecológico. La tienen. Y tratarlos puede mejorar el SOP.
Lo que dice la ciencia sobre nutrición y SOP: datos concretos
Un meta-análisis en red publicado en 2024 en Reproductive Health (Springer Nature) por la Universidad Semmelweis de Budapest comparó 10 tipos de intervenciones dietéticas en 19 ensayos clínicos con 727 mujeres con SOP. Los resultados son muy informativos:
La dieta DASH fue la más efectiva para reducir la resistencia a la insulina medida por HOMA-IR (SUCRA 92,33%), la glucosa en ayunas (SUCRA 85,92%), la insulina en ayunas (SUCRA 79,73%) y los triglicéridos (SUCRA 82,07%). La dieta DASH es rica en frutas, verduras, cereales integrales, proteínas magras y lácteos bajos en grasa, y baja en sodio y ultraprocesados.
Un meta-análisis de 8 ensayos con 300 mujeres publicado en PMC demostró que las dietas altas en proteína redujeron significativamente la insulina en ayunas (-2,69 microUI/mL, p < 0,0001) y el HOMA-IR (-0,41, p = 0,04) en comparación con dietas isocalóricas estándar.
Y una umbrella meta-analysis publicada en marzo de 2026 en Frontiers in Nutrition (46 ensayos aleatorizados, 30.133 participantes) evaluó la eficacia de suplementos nutricionales en SOP. Los datos más relevantes: el mio-inositol mejoró significativamente la sensibilidad a la insulina (HOMA-IR SMD: -0,81) y los niveles de SHBG (SMD: 9,65). Los omega-3 redujeron significativamente los triglicéridos y la PCR. Los probióticos mejoraron los parámetros metabólicos y hormonales.
Lo que estos datos confirman es que la intervención nutricional no es un complemento menor del tratamiento del SOP. Es una de las intervenciones más potentes disponibles para abordar su causa raíz: la resistencia a la insulina.
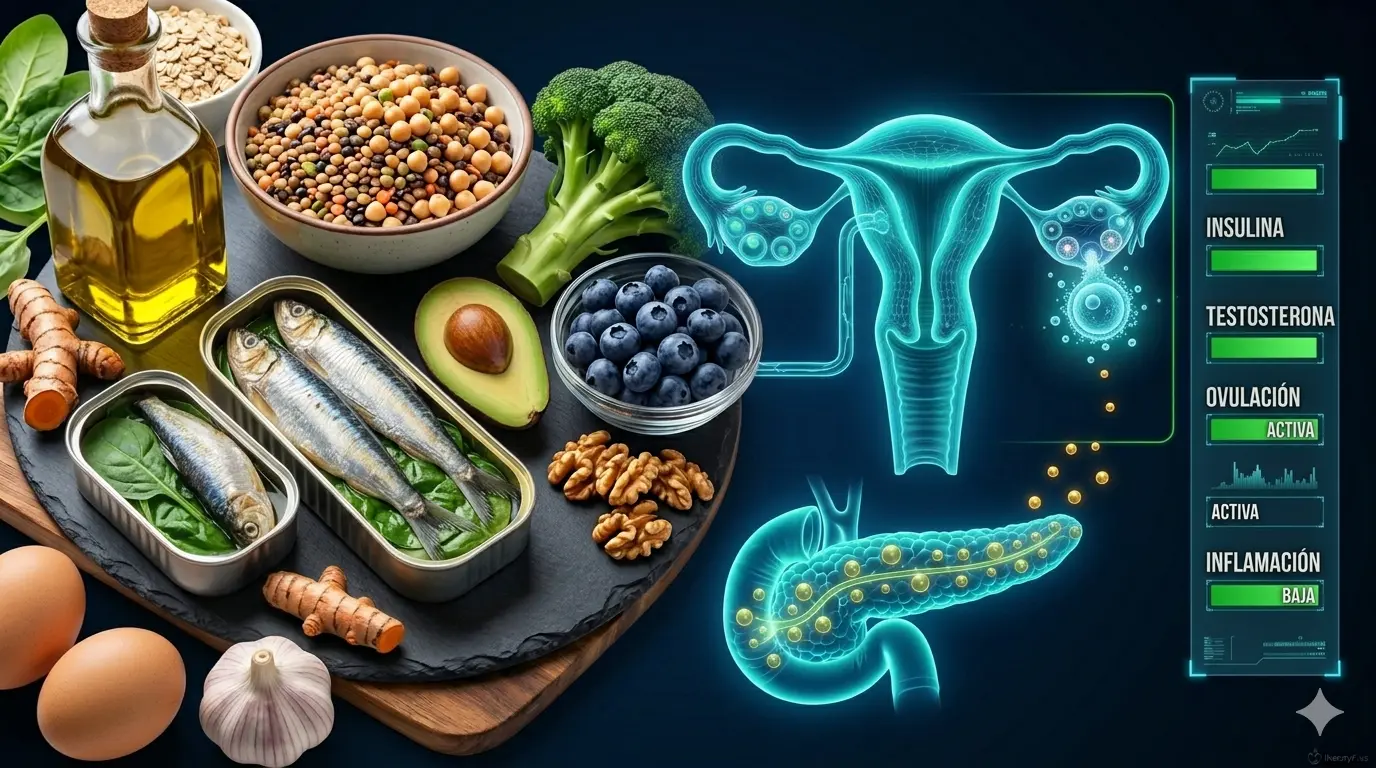
El protocolo nutricional para SOP: los 5 ejes del Método Redox
En DietaryPlus abordamos el SOP como lo que es: un trastorno metabólico-inflamatorio-hormonal que requiere intervención en múltiples ejes simultáneamente. No se trata de “hacer dieta para adelgazar”. Se trata de corregir el terreno metabólico que está generando el exceso de andrógenos, la anovulación y la inflamación.
1. Corregir la resistencia a la insulina (prioridad absoluta)
Si la hiperinsulinemia es el motor del SOP, mejorar la sensibilidad a la insulina es la intervención más directa. Esto implica reducir la carga glucémica global de las comidas (no solo el azúcar, sino la carga glucémica total incluyendo harinas refinadas, arroz blanco y patata en exceso), aumentar la fibra fermentable (legumbres, avena, verduras), incluir proteína suficiente en cada comida (1,4-1,8 g/kg/día), respetar el timing de las comidas (evitar carbohidratos de alta carga por la noche, cuando la sensibilidad a la insulina es menor) y combinar con entrenamiento de fuerza. En nuestro artículo sobre resistencia a la insulina explicamos estos mecanismos en profundidad.
2. Restaurar la microbiota intestinal
Si la disbiosis intestinal alimenta la inflamación y la resistencia a la insulina que a su vez impulsan el SOP, restaurar la microbiota es parte del tratamiento. Más fibra fermentable para las bacterias productoras de butirato. Polifenoles (frutos rojos, AOVE, cacao) para diversidad bacteriana. Eliminación de emulsionantes, edulcorantes artificiales y ultraprocesados que destruyen la barrera intestinal. Y evaluación de SIBO o histaminosis si hay síntomas digestivos asociados.
3. Reducir la inflamación sistémica
La inflamación crónica de bajo grado agrava tanto la resistencia a la insulina como la producción de andrógenos. Omega-3 (EPA/DHA), polifenoles del aceite de oliva virgen extra, cúrcuma con pimienta negra, frutos rojos y crucíferas actúan sobre las vías NF-kB, COX-2 y LOX con mecanismos documentados. En nuestro artículo sobre dieta antiinflamatoria detallamos la evidencia completa.
4. Reducir la grasa visceral
La grasa visceral no es solo una consecuencia del SOP: es un factor que lo perpetúa. La grasa visceral produce citoquinas inflamatorias, genera cortisol local y libera ácidos grasos libres que empeoran la resistencia a la insulina hepática. Reducirla produce mejoras desproporcionadas en todos los marcadores hormonales y metabólicos. Y no se trata de “perder peso” a cualquier precio: se trata de perder grasa preservando músculo, porque la pérdida de músculo empeora la sensibilidad a la insulina.
5. Corregir el estrés oxidativo celular
El estrés oxidativo está documentado como factor agravante del SOP: aumenta el daño folicular, empeora la calidad ovocitaria y contribuye a la inflamación ovárica. La umbrella meta-analysis de Frontiers in Nutrition (2026) confirma que los suplementos antioxidantes (incluyendo vitamina D, selenio y alfa-lipoico) mejoran los marcadores de estrés oxidativo en mujeres con SOP. Optimizar las defensas antioxidantes endógenas (glutatión, SOD, catalasa) con selenio, zinc, vitaminas C y E es parte integral del abordaje con el Método Redox.
Preguntas frecuentes
¿Puedo tener SOP sin tener sobrepeso?
Sí. Se estima que entre el 20% y el 30% de las mujeres con SOP tienen un peso normal. Pero muchas de ellas tienen resistencia a la insulina oculta, grasa visceral elevada a pesar de un IMC normal y un perfil inflamatorio alterado. El SOP “lean” (en normopeso) es más difícil de diagnosticar pero responde igualmente a la intervención nutricional sobre la sensibilidad a la insulina.
¿La metformina es suficiente para tratar el SOP?
La metformina mejora la sensibilidad a la insulina y es un fármaco útil en el SOP. Pero actúa sobre un solo mecanismo (la producción hepática de glucosa). No aborda la inflamación, la disbiosis intestinal, el estrés oxidativo ni los factores dietéticos que están perpetuando la resistencia a la insulina. La nutrición clínica complementa la metformina actuando sobre los ejes que el fármaco no cubre.
¿Qué analítica debo pedir si sospecho SOP con resistencia a la insulina?
Más allá del perfil hormonal estándar (testosterona total y libre, DHEA-S, androstenediona, LH, FSH, SHBG), pide: insulina basal (el marcador más importante y el que menos se pide), HOMA-IR (se calcula con insulina basal y glucosa), HbA1c, perfil lipídico completo, PCR ultrasensible, ratio triglicéridos/HDL (si es mayor de 2, sugiere resistencia a la insulina) y vitamina D (frecuentemente deficiente en SOP).
¿El mio-inositol funciona?
Sí. El mio-inositol tiene la evidencia más sólida entre los suplementos para SOP. La umbrella meta-analysis de 2026 confirma mejora significativa en sensibilidad a la insulina (HOMA-IR) y niveles de SHBG. Actúa como sensibilizador de la insulina potenciando la señalización intracelular del receptor de insulina. Se usa típicamente a dosis de 2-4 g/día, a menudo combinado con D-chiro-inositol en ratio 40:1. Pero un suplemento aislado sin corregir la alimentación, la microbiota y la inflamación se queda corto.
¿La dieta puede restaurar la ovulación?
En muchos casos, sí. La evidencia muestra que la pérdida de un 5-10% del peso corporal (cuando hay sobrepeso) puede restaurar ciclos ovulatorios en un porcentaje significativo de mujeres con SOP. Pero incluso sin pérdida de peso, la mejora de la sensibilidad a la insulina mediante nutrición antiinflamatoria, fibra fermentable y reducción de la carga glucémica puede mejorar la función ovárica.
¿Puedo hacer la consulta online?
Sí. Todo el protocolo de evaluación nutricional, interpretación de analíticas, diseño del plan personalizado y seguimiento puede hacerse de forma remota. Atendemos mujeres de toda España con SOP que necesitan un abordaje que vaya más allá de los anticonceptivos y la metformina.
El SOP no es una sentencia. Es un desequilibrio que se puede corregir.
El SOP no se cura, pero se puede controlar hasta el punto de que deje de condicionar tu vida. Los anticonceptivos enmascaran los síntomas sin tratar la causa. La metformina aborda un eje pero no todos. La nutrición clínica avanzada es la herramienta que actúa sobre el origen: la resistencia a la insulina, la inflamación, la disbiosis y el estrés oxidativo que juntos generan el hiperandrogenismo y la disfunción ovárica.
En DietaryPlus llevamos más de 20 años trabajando con mujeres con SOP. El Método Redox aplicado al ovario poliquístico no te promete un embarazo ni una cura. Te promete un metabolismo que funciona. Y cuando el metabolismo funciona, los andrógenos bajan, la ovulación puede volver y los síntomas mejoran. Con resultados documentados y más de 150 reseñas que lo avalan.
¿Tienes SOP y sientes que tu tratamiento actual no aborda la raíz del problema? Podemos ayudarte.
Telefono 900 823 935 (llamada gratuita) WhatsApp 876 70 93 61 Direccion C/ Pablo Casals 16, Zaragoza (barrio Actur) Consulta online para toda España Primera consulta: 49 euros
Lee lo que dicen nuestras pacientes en nuestras reseñas de Google: 4.9 estrellas con mas de 150 valoraciones.
Referencias científicas
- Frontiers in Cellular and Infection Microbiology (2025). “Gut microbiota: an emerging target connecting polycystic ovarian syndrome and insulin resistance.” Frontiers.
- Frontiers in Microbiology (2025). “Gut microbiota dysbiosis in polycystic ovary syndrome: focus on diet, probiotics, and traditional Chinese medicine.” Frontiers.
- Journal of Translational Medicine (2025). “Gut microbiota: a hidden player in polycystic ovary syndrome.” Springer Nature.
- Juhász, A.E. et al. (2024). “Ranking the dietary interventions by their effectiveness in the management of PCOS: a systematic review and network meta-analysis.” Reproductive Health (Springer Nature).
- Frontiers in Nutrition (2026). “Efficacy of dietary supplements as an adjunctive therapy for PCOS: an umbrella meta-analysis.” Frontiers.
- PMC (2024). “Effects of high-protein diets on the cardiometabolic factors and reproductive hormones of women with PCOS: a systematic review and meta-analysis.” PMC.
- Frontiers in Nutrition (2026). “The role of modulating gut microbiota to alleviating insulin resistance in polycystic ovary syndrome.” Frontiers.
- PMC (2024). “Dysbiosis of the oral-gut microbiome in PCOS patients and its implication for noninvasive diagnosis.” PMC.
- Journal of Preventive Epidemiology (2025). “Recent advances in gut microbiota alterations in polycystic ovary syndrome.” JPE.
- Teede, H.J. et al. (2023). “International evidence-based guideline for the assessment and management of polycystic ovary syndrome.” Fertility and Sterility, 120(4), 767-793.
Articulo elaborado por el equipo clinico de DietaryPlus, clinica de nutricion mas innovadora de España 2025. Contenido basado en investigacion cientifica publicada en revistas con revision por pares.