Vas al médico y te dice que el colesterol está un poco alto pero “no tanto como para medicarte”. Otro día te dicen que la glucosa está en 105 mg/dL, “casi normal, vigila”. La tensión sube a 135/88, “nada preocupante, controla la sal”. Y la cintura no para de crecer aunque comas razonablemente bien.
Cuatro consultas. Cuatro problemas aparentemente independientes. Cuatro mensajes de “no pasa nada, vigílalo”. Y sin embargo, la ciencia dice que esos cuatro problemas juntos multiplican tu riesgo cardiovascular de forma dramática. Porque no son cuatro cosas. Son una sola. Y tiene nombre.
Qué es el síndrome metabólico: la definición que necesitas entender
El síndrome metabólico no es una enfermedad en el sentido clásico. Es una constelación de factores de riesgo metabólicos que aparecen juntos y que, combinados, aumentan significativamente el riesgo de enfermedad cardiovascular y diabetes tipo 2.
Según los criterios del NCEP-ATP III (los más utilizados en la práctica clínica), se diagnostica cuando una persona cumple al menos tres de estos cinco criterios:
Perímetro de cintura elevado: más de 102 cm en hombres o más de 88 cm en mujeres. Triglicéridos elevados: 150 mg/dL o más. HDL bajo: menos de 40 mg/dL en hombres o menos de 50 mg/dL en mujeres. Tensión arterial elevada: 130/85 mmHg o más (o estar en tratamiento antihipertensivo). Glucosa en ayunas elevada: 100 mg/dL o más (o estar en tratamiento para la glucosa).
Con tres de cinco, tienes síndrome metabólico. Y la mayoría de personas que lo tienen no lo saben, porque cada criterio aislado parece “no tan grave”. La trampa está en que juntos son mucho más peligrosos que la suma de cada uno por separado.
Los números que deberían alarmarnos
Un estudio publicado en diciembre de 2025 en Nature Communications, basado en una revisión sistemática de 3.236 datos con 45,5 millones de adultos, revela que la prevalencia global del síndrome metabólico se ha duplicado entre el año 2000 y 2023.
En el año 2000, el 14,7% de las mujeres y el 9% de los hombres lo tenían. En 2023, la cifra subió al 31% en mujeres y al 25,7% en hombres. En números absolutos: 1.540 millones de adultos en el mundo tienen síndrome metabólico. 846 millones de mujeres y 692 millones de hombres.
La prevalencia aumenta con la edad, con la urbanización y con el nivel de ingresos. En países de renta alta y zonas urbanas, las cifras superan el 35-40%.
Dato clave: El síndrome metabólico ha pasado de ser una condición minoritaria a afectar a casi uno de cada tres adultos en el mundo. Y la tendencia sigue creciendo. No es una enfermedad del futuro. Es la pandemia metabólica del presente.
Una revisión publicada en PMC (enero 2025) lo contextualiza: el aumento global de sobrepeso y obesidad en niños y adultos es una de las amenazas de salud pública más prominentes, frecuentemente acompañada de resistencia a la insulina, hipertensión y dislipidemia. La aparición simultánea de estos problemas es lo que define el síndrome metabólico.
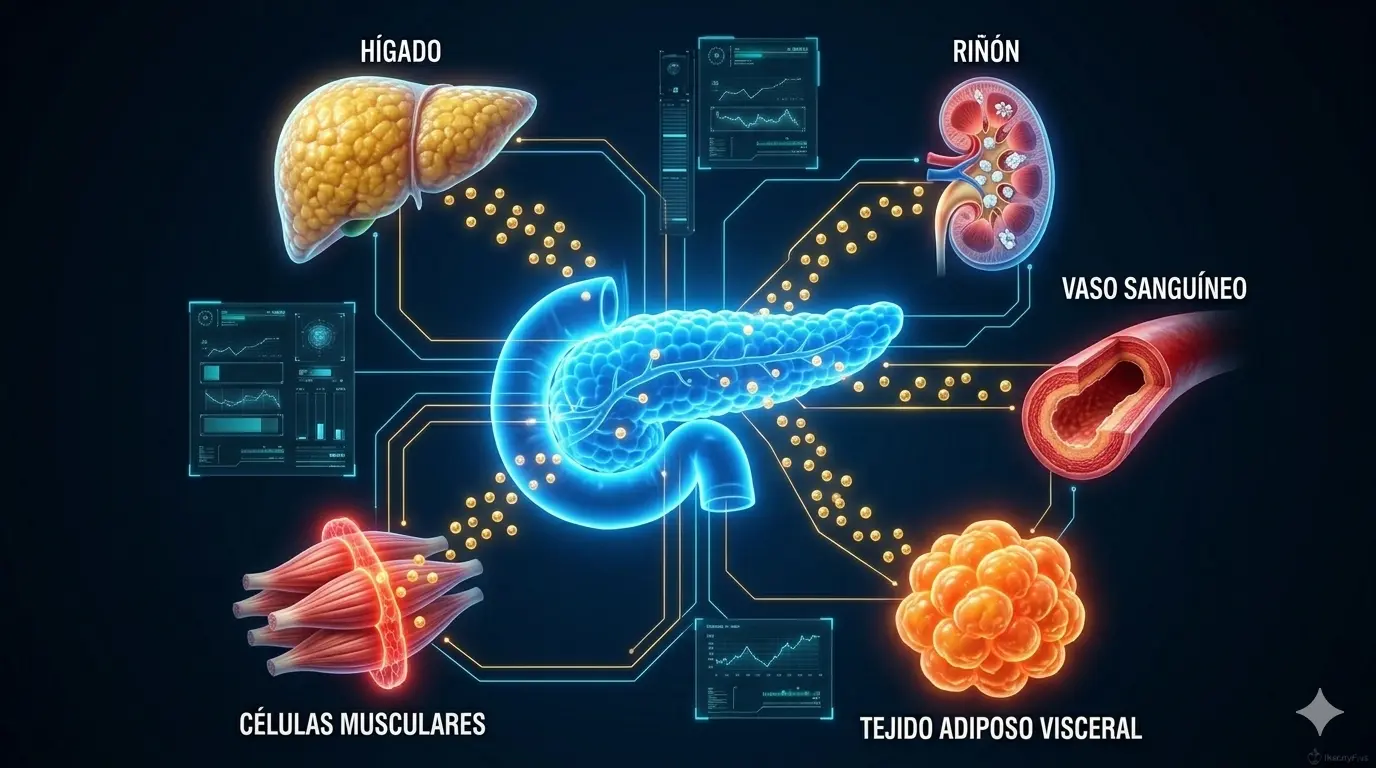
El motor central: la resistencia a la insulina
Si tuvieras que señalar una sola causa del síndrome metabólico, sería la resistencia a la insulina. No es el único factor, pero es el hilo conductor que conecta todos los demás.
Cuando tus células se vuelven resistentes a la insulina, tu páncreas compensa produciendo más. Esa hiperinsulinemia crónica desencadena una cascada de efectos que explican cada uno de los cinco criterios del síndrome:
La cintura crece porque la insulina alta promueve el almacenamiento de grasa visceral. La grasa visceral tiene más receptores de insulina y de glucocorticoides que la subcutánea, por lo que responde más intensamente a la señal de “almacenar”. Y una vez que la grasa visceral se acumula, produce su propio cortisol (a través de la enzima 11β-HSD1), lo que amplifica aún más la acumulación abdominal.
Los triglicéridos suben porque el hígado, estimulado por la insulina alta, fabrica más VLDL (lipoproteínas de muy baja densidad ricas en triglicéridos). Es la misma lipogénesis de novo que causa el hígado graso: el hígado convierte el exceso de glucosa en triglicéridos.
El HDL baja como consecuencia directa de los triglicéridos altos. La enzima CETP intercambia triglicéridos por colesterol ester entre las VLDL y las HDL, produciendo partículas HDL pequeñas que se eliminan más rápido del plasma.
La tensión sube porque la hiperinsulinemia promueve la retención renal de sodio (la insulina ordena directamente a los riñones reabsorber sodio, como explicamos en nuestro artículo sobre retención de líquidos), activa el sistema nervioso simpático y causa disfunción endotelial.
La glucosa sube porque es el síntoma más directo de la resistencia: las células no captan glucosa eficientemente, y la gluconeogénesis hepática (fabricación de glucosa nueva) se descontrola.
Cinco criterios. Un solo mecanismo central. Eso es lo que tu médico no suele conectar cuando te dice que cada cosa “no es tan grave”.
Lo que no ves: la inflamación y la microbiota
El síndrome metabólico no es solo un problema de números en una analítica. Debajo de esos números hay dos procesos silenciosos que los alimentan.
La inflamación crónica de bajo grado es tanto causa como consecuencia. La grasa visceral produce citoquinas proinflamatorias (IL-6, TNF-α, MCP-1) que empeoran la resistencia a la insulina, dañan el endotelio vascular y promueven la oxidación del LDL. Y la inflamación sistémica, a su vez, promueve más acumulación de grasa visceral. Es un ciclo que se retroalimenta.
Una revisión publicada en septiembre de 2024 en PMC lo documenta: el síndrome metabólico se caracteriza por un estado proinflamatorio y protrombótico que amplifica el riesgo cardiovascular más allá de lo que predicen los factores individuales. Tratar la inflamación con nutrición es tan importante como controlar cada número por separado.
La microbiota intestinal juega un papel que la investigación reciente ha puesto en primer plano. Las personas con síndrome metabólico muestran disbiosis intestinal característica: reducción de bacterias productoras de butirato (como Faecalibacterium prausnitzii), aumento de bacterias gram-negativas productoras de LPS, y alteración del metabolismo de los ácidos biliares que regula el colesterol hepático.
La disbiosis intestinal compromete la barrera intestinal, permitiendo que los lipopolisacáridos bacterianos (LPS) pasen al torrente sanguíneo portal. Estos LPS activan la vía TLR4/NF-κB en el hígado, desencadenando inflamación hepática, resistencia a la insulina hepática y mayor producción de VLDL. Es la misma conexión intestino-hígado que explicamos en el artículo sobre colesterol y tensión arterial.
Por qué “vigílalo” no es una estrategia
El mensaje más frecuente cuando los valores están “en el límite” es vigilar y esperar. Glucosa en 105, colesterol un poco alto, tensión borderline. “Vuelve en seis meses.” Pero el síndrome metabólico no se queda esperando. Es un proceso progresivo.
Si tienes tres criterios hoy y no intervienes, el curso natural es que en cinco años tengas cuatro o cinco. La resistencia a la insulina se profundiza. La grasa visceral aumenta. La inflamación crece. Y lo que era prediabetes se convierte en diabetes tipo 2. Lo que era tensión borderline se convierte en hipertensión establecida. Lo que era colesterol “un poco alto” se convierte en enfermedad cardiovascular.
La diferencia entre vigilar y actuar puede ser la diferencia entre revertir el proceso o necesitar medicación crónica para controlarlo.
La oportunidad que se pierde: El síndrome metabólico es reversible en sus fases iniciales. La resistencia a la insulina se puede corregir. La grasa visceral se puede reducir. La inflamación se puede bajar. Los triglicéridos, el HDL, la tensión y la glucosa responden a la intervención nutricional. Pero cuanto más esperas, más difícil se vuelve.

Qué funciona de verdad: los 5 ejes de intervención nutricional
El síndrome metabólico es la condición que mejor responde a la nutrición clínica avanzada. Porque su causa es metabólica, no estructural. Y la nutrición es la herramienta más directa para corregir el metabolismo.
1. Corregir la resistencia a la insulina
Es la prioridad absoluta. Cuando la sensibilidad a la insulina mejora, todos los demás criterios del síndrome empiezan a normalizarse. Esto implica reducir la carga glucémica global de las comidas, aumentar la fibra fermentable (legumbres, avena, verduras), incluir omega-3 (EPA/DHA), magnesio y cromo, respetar el timing de las comidas (evitar carbohidratos de alta carga glucémica por la noche) y combinar con entrenamiento de fuerza (el músculo es el principal consumidor de glucosa).
2. Reducir la grasa visceral
La grasa visceral no es simplemente “grasa de más”. Es un órgano endocrino disfuncional que produce citoquinas inflamatorias, cortisol local y ácidos grasos libres que alimentan directamente la resistencia a la insulina y la dislipidemia. Reducirla produce mejoras desproporcionadas en todos los marcadores metabólicos, a menudo antes de que el peso total haya cambiado significativamente. En DietaryPlus medimos composición corporal, no solo peso, porque lo que importa es dónde está la grasa y cuánto músculo conservas. Lo explicamos en detalle en nuestro artículo sobre por qué no adelgazo si como bien.
3. Restaurar la microbiota intestinal
Si la disbiosis alimenta la inflamación hepática y la resistencia a la insulina a través del eje intestino-hígado, restaurar la microbiota es una intervención con impacto directo sobre el síndrome metabólico. Más fibra fermentable para alimentar las bacterias productoras de butirato. Polifenoles (frutos rojos, AOVE, cacao) para aumentar la diversidad bacteriana. Eliminación de emulsionantes, edulcorantes artificiales y ultraprocesados que destruyen la barrera intestinal.
4. Reducir la inflamación sistémica
Omega-3 (EPA/DHA), polifenoles del aceite de oliva virgen extra, cúrcuma con pimienta negra, frutos rojos, crucíferas. No como moda, sino como intervención con mecanismos bioquímicos documentados sobre las vías NF-κB, COX-2 y LOX. En paralelo, eliminar los proinflamatorios principales: ultraprocesados, exceso de azúcar añadido, aceites de semillas refinados y alcohol.
5. Reducir el estrés oxidativo celular
El estrés oxidativo daña las mitocondrias, oxida el LDL (que es el que realmente daña las arterias, no el LDL total), reduce la termogénesis y acelera la progresión del daño hepático. Optimizar las defensas antioxidantes endógenas (glutatión, SOD, catalasa) con selenio, zinc, vitaminas C y E, y activar la vía Nrf2 con sulforafano de las crucíferas.
Este quinto eje es el corazón del Método Redox: restaurar el equilibrio entre oxidación y reducción a nivel celular. Cuando corriges los cinco ejes simultáneamente, el síndrome metabólico no solo mejora, puede revertirse. La evidencia científica que respalda este enfoque está publicada y disponible.
Preguntas frecuentes
¿Puedo tener síndrome metabólico sin tener sobrepeso?
Sí. Se estima que entre el 10% y el 20% de las personas con peso normal tienen síndrome metabólico. Es lo que se conoce como “metabolically obese, normal weight” (MONW). Estas personas tienen resistencia a la insulina, grasa visceral elevada e inflamación sistémica a pesar de que su IMC es normal. El perímetro de cintura, la ratio triglicéridos/HDL y la insulina basal son mucho más informativos que el peso en la báscula.
¿Qué analítica pedir para saber si tengo síndrome metabólico?
Además del perfil lipídico básico (colesterol total, LDL, HDL, triglicéridos), glucosa en ayunas y tensión arterial, los marcadores que aportan información real son: insulina basal (el más importante y el que menos se pide), HbA1c (hemoglobina glicosilada), PCR ultrasensible (inflamación sistémica), ratio triglicéridos/HDL (si es mayor de 3, sugiere resistencia a la insulina y predominio de partículas LDL pequeñas y densas), ferritina (inflamación), y perímetro de cintura (más útil que el IMC).
¿Se puede revertir el síndrome metabólico sin medicación?
En fases iniciales, sí. La intervención nutricional combinada con actividad física puede normalizar los cinco criterios del síndrome. Las guías de la AHA y la IDF reconocen que las modificaciones del estilo de vida son la primera línea de tratamiento. En fases avanzadas (diabetes establecida, hipertensión severa), la medicación puede ser necesaria, pero la nutrición sigue siendo fundamental para optimizar la respuesta al tratamiento y reducir la necesidad de fármacos.
¿El síndrome metabólico es hereditario?
Tiene un componente genético que predispone, pero la expresión de esa predisposición depende en gran medida del estilo de vida. Dos personas con la misma carga genética pueden tener desenlaces completamente diferentes según su alimentación, su actividad física, su calidad de sueño y su nivel de estrés. La genética carga el arma. El estilo de vida aprieta el gatillo.
¿La consulta online sirve para tratar el síndrome metabólico?
Sí. Todas las evaluaciones, análisis de marcadores, diseño de protocolo nutricional y seguimiento pueden hacerse de forma remota con el mismo nivel de personalización que en consulta presencial. Atendemos personas de toda España con síndrome metabólico o con criterios borderline que quieren actuar antes de que sea tarde.
El síndrome metabólico tiene una ventaja: es reversible. Si actúas.
De todas las condiciones crónicas, el síndrome metabólico es una de las que mejor responde a la intervención nutricional. Porque no es un daño estructural. Es un desequilibrio funcional. Tu metabolismo no está roto. Está desregulado. Y cuando se le dan las condiciones correctas, se regula solo.
El problema es que esas condiciones no llegan solas. Necesitan un protocolo diseñado para tu caso concreto, que aborde los cinco ejes simultáneamente: insulina, grasa visceral, microbiota, inflamación y estrés oxidativo. Eso es exactamente lo que hacemos con el Método Redox en DietaryPlus. Desde hace más de 20 años. Con resultados documentados y más de 150 reseñas que lo avalan.
¿Tienes varios valores “en el límite” y nadie te da un plan claro? Podemos ayudarte a revertir el síndrome metabólico antes de que necesites medicación.
- 900 823 935 (llamada gratuita)
- WhatsApp: 876 70 93 61
- C/ Pablo Casals 16, Zaragoza (barrio Actur)
- Consulta online para toda España
- Primera consulta: 49€
Lee lo que dicen nuestros pacientes en nuestras reseñas de Google: 4.9 estrellas con más de 150 valoraciones.
Referencias científicas
- Yee et al. (2025). “Worldwide trends in metabolic syndrome from 2000 to 2023: a systematic review and modelling analysis.” Nature Communications.
- Pigeot, I. & Ahrens, W. (2025). “Epidemiology of metabolic syndrome.” Pflügers Archiv / PMC.
- PMC (2024). “A Comprehensive Review of Metabolic Syndrome and Its Role in CVD and T2DM: Mechanisms, Risk Factors, and Management.” PMC.
- Nature (2024). “Metabolic syndrome: a population-based study of prevalence and risk factors.” Scientific Reports.
- Grundy, S.M. (2008). “Metabolic Syndrome Pandemic.” Arteriosclerosis, Thrombosis, and Vascular Biology (AHA).
- WJBPHS (2025). “Metabolic syndrome in adults: Diagnostic criteria.” World Journal of Biology, Pharmacy and Health Sciences, 23(3), 509-513.
- Brands, M.W. (2018). “Role of Insulin-Mediated Antinatriuresis in Sodium Homeostasis and Hypertension.” Hypertension (AHA).
- Abavisani, M. et al. (2025). “Gut microbiota-cholesterol crosstalk in cardiovascular diseases.” Nutrition & Metabolism (Springer Nature).
Artículo elaborado por el equipo clínico de DietaryPlus, clínica de nutrición más innovadora de España 2025. Contenido basado en investigación científica publicada en revistas con revisión por pares.


