Te han hecho una analítica. El médico mira los números, frunce el ceño y dice: “Colesterol alto. Vamos a controlar esto.” Te receta una estatina, te dice que no comas grasas y te cita en seis meses. Tú sales de la consulta con la sensación de que algo se te escapa, porque comes razonablemente bien, haces algo de ejercicio y no entiendes cómo ese número ha subido.
O quizá tu problema es otro: te baja la tensión de forma repentina, te mareas, tienes episodios de taquicardia sin causa aparente, o tu tensión oscila entre alta y baja sin un patrón claro. Te dicen que es estrés. Que no te preocupes. Que es normal.
Ninguna de las dos respuestas es suficiente. Y la ciencia de 2025 y 2026 nos da herramientas para entender por qué.
Este artículo no pretende atacar a tu cardiólogo. Tu cardiólogo hace su trabajo: identificar riesgo cardiovascular y actuar sobre él. Lo que este artículo plantea es que hay causas metabólicas profundas detrás del colesterol elevado y la tensión inestable que la cardiología convencional no suele abordar, y que la nutrición clínica avanzada sí puede tratar.
El gran error: tratar el número y no el metabolismo
Cuando tu analítica muestra un colesterol total de 250 mg/dL, lo que ve tu médico es un número por encima del rango. Lo que la ciencia actual entiende es algo mucho más complejo.
El colesterol no es un veneno que circula por tu sangre esperando tapar tus arterias. El colesterol es una molécula esencial para la vida: forma parte de las membranas de todas tus células, es precursor de hormonas sexuales (estrógenos, testosterona, progesterona), de la vitamina D, de los ácidos biliares que necesitas para digerir las grasas, y del cortisol. Tu hígado produce entre el 70% y el 80% del colesterol que tienes en sangre. Solo un 20-30% proviene directamente de lo que comes.
El colesterol es un marcador, no la causa. Cuando sube, tu cuerpo te está diciendo algo. La pregunta no es “¿cómo bajo este número?” sino “¿por qué mi cuerpo está produciendo más colesterol del habitual?”
Y aquí es donde la narrativa convencional se queda corta. Porque las razones por las que tu colesterol sube incluyen factores que rara vez aparecen en la conversación médica estándar: inflamación crónica de bajo grado, resistencia a la insulina, disbiosis intestinal, estrés oxidativo celular, disfunción hepática y desequilibrio en el metabolismo de los ácidos biliares.
El colesterol no es el villano: lo es la inflamación
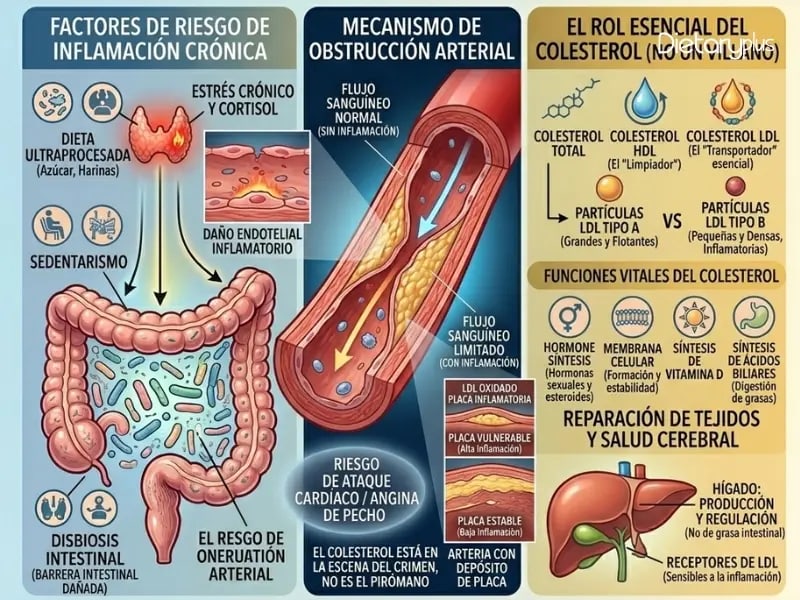
Vamos a ser claros con algo que la investigación cardiovascular lleva más de una década documentando: no es el colesterol LDL el que daña tus arterias. Es el LDL oxidado.
Una revisión publicada en enero de 2025 en Exploration Cardiology lo explica con precisión: cuando las partículas de LDL sufren modificaciones oxidativas, se convierten en partículas patogénicas que desencadenan disfunción endotelial, formación de células espumosas y activación de la cascada inflamatoria en la pared arterial. El LDL nativo sin oxidar no produce estos efectos.
Y una revisión más reciente, publicada en octubre de 2025 en Frontiers in Cardiovascular Medicine (Texas Heart Institute y Baylor College of Medicine), va un paso más allá: las partículas de LDL pequeñas y densas (sdLDL) tienen una mayor susceptibilidad a la oxidación y una mayor capacidad aterogénica que las partículas grandes. Los meta-análisis demuestran que el colesterol transportado por estas partículas pequeñas (sdLDL-C) es un predictor más fuerte del riesgo cardiovascular que el LDL total.
¿Qué significa esto en la práctica? Que dos personas pueden tener el mismo LDL de 160 mg/dL y tener riesgos cardiovasculares radicalmente distintos. Una puede tener partículas grandes, poco oxidables y prácticamente inofensivas. La otra puede tener partículas pequeñas, densas y altamente susceptibles a la oxidación. El número del análisis es el mismo. El riesgo real, completamente diferente.
La paradoja que la ciencia reconoce: Como señala la revisión de Frontiers, algunos individuos con LDL moderadamente elevado no desarrollan enfermedad cardiovascular, mientras que otros con LDL bajo sufren infartos y accidentes cerebrovasculares. Mirar solo el número total de LDL es como juzgar un libro por el número de páginas.
Un meta-análisis publicado en PMC confirmó que los niveles elevados de LDL oxidado se asocian significativamente con mayor presencia de enfermedad cardiovascular en personas con condiciones inflamatorias crónicas. La conclusión: el LDL oxidado tiene propiedades proinflamatorias y proaterogénicas documentadas, y puede predecir el riesgo de infarto.
¿Qué oxida tu LDL?
Si el problema no es el colesterol en sí sino su oxidación, la pregunta lógica es: ¿qué está provocando esa oxidación? La respuesta conecta directamente con el metabolismo y la nutrición:
Estrés oxidativo celular. Cuando tus defensas antioxidantes (glutatión, vitamina C, vitamina E, selenio, polifenoles) no pueden neutralizar los radicales libres que genera tu metabolismo, estas moléculas reactivas atacan las partículas de LDL circulantes. Cuanto mayor es tu estrés oxidativo, más LDL se oxida.
Inflamación crónica de bajo grado. Las citoquinas proinflamatorias (IL-6, TNF-α) no solo generan más radicales libres, sino que activan enzimas como la mieloperoxidasa que oxidan directamente el LDL en la pared arterial. Un estudio publicado en Atherosclerosis en abril de 2025 demostró que la interleucina-6 (IL-6) elevada modifica significativamente el riesgo cardiovascular asociado a lipoproteínas oxidadas, identificando a los pacientes con mayor riesgo real.
Resistencia a la insulina. La hiperinsulinemia crónica favorece la producción hepática de partículas VLDL ricas en triglicéridos, que se remodelan en el plasma generando más partículas de LDL pequeñas y densas precisamente las más susceptibles a la oxidación. Por eso la resistencia a la insulina y el colesterol “alto” van tan frecuentemente de la mano: no son dos problemas, son el mismo problema manifestándose de dos formas.
Dieta alta en grasas saturadas y ultraprocesados. Aumentan la producción hepática de lipoproteínas ricas en apoB, incrementan la proporción de partículas sdLDL y, en paralelo, los ácidos grasos poliinsaturados de estas lipoproteínas son más susceptibles a la peroxidación lipídica.
El eje intestino-hígado-colesterol: la conexión que nadie te menciona
Si hay un descubrimiento que está cambiando radicalmente la forma de entender el colesterol, es la conexión entre tu microbiota intestinal y tu metabolismo lipídico. Una revisión publicada en diciembre de 2025 en Nutrition & Metabolism (Springer Nature) lo documenta con claridad: la microbiota intestinal influye directamente en los niveles de colesterol sanguíneo a través de múltiples vías.
1. Metabolismo de los ácidos biliares. Tu hígado fabrica ácidos biliares a partir del colesterol. Es, de hecho, la principal vía de eliminación de colesterol de tu cuerpo (el 90% del consumo diario de colesterol hepático se destina a fabricar ácidos biliares). Estos ácidos biliares pasan al intestino, donde la microbiota los transforma de ácidos biliares primarios en secundarios mediante enzimas como la bile salt hydrolase (BSH) y la 7α-deshidroxilasa.
Cuando la microbiota está desequilibrada, esta conversión se altera. Se reduce la activación del receptor FXR (receptor farnesoide X), que es el regulador maestro de la síntesis de ácidos biliares y del metabolismo lipídico. El resultado: menos eliminación de colesterol, más acumulación hepática, más VLDL liberado al torrente sanguíneo. Es decir, tu disbiosis intestinal puede estar elevando directamente tu colesterol.
2. Producción de TMAO. Cuando comes alimentos ricos en colina, L-carnitina o fosfatidilcolina (presentes en carnes rojas, huevos, ciertos mariscos), determinadas bacterias intestinales producen trimetilamina (TMA), que el hígado convierte en TMAO (óxido de trimetilamina). El TMAO promueve la captación de LDL oxidado por los macrófagos, favorece la formación de células espumosas (el primer paso de la placa aterosclerótica) e inhibe la síntesis de ácidos biliares, reduciendo la eliminación de colesterol.
3. Ácidos grasos de cadena corta (AGCC). Las bacterias productoras de butirato y propionato — que dependen de la fibra fermentable que consumes activan receptores hepáticos que suprimen la expresión de genes de síntesis de colesterol (SREBP-1) y promueven la oxidación de ácidos grasos (PPARα). Cuando estas bacterias están deplecionadas (por una dieta baja en fibra, uso de antibióticos o disbiosis), pierdes un regulador natural de tu metabolismo lipídico.
Conexión directa: Si tu microbiota intestinal está desequilibrada, tu colesterol puede subir aunque comas bien. No es que “seas genético”. Es que tu intestino no está metabolizando correctamente los lípidos. Esta es precisamente la razón por la que tantas personas se preguntan “por qué tengo el colesterol alto si como bien”: la respuesta puede estar en su intestino, no en su plato.
En nuestra clínica, el abordaje del eje intestino-hígado es el primer paso cuando un paciente llega con un perfil lipídico alterado. Es el fundamento del Método Redox aplicado a salud cardiovascular: no tratamos el número, corregimos el sistema que lo genera.
¿Por qué puedes tener bajadas o subidas bruscas de tensión?
El segundo motivo de consulta que abordamos en este artículo es la tensión arterial inestable. Personas que experimentan bajadas repentinas, subidas inesperadas o una oscilación constante que ni su médico logra estabilizar.
Las causas van mucho más allá de “es estrés”:
Disregulación autonómica. Tu sistema nervioso autónomo (simpático y parasimpático) regula la tensión arterial momento a momento. Cuando este sistema está desregulado por estrés crónico, inflamación sistémica, resistencia a la insulina o disbiosis intestinal la tensión pierde estabilidad. Puedes tener la tensión perfecta en consulta y episodios de hipotensión o hipertensión en casa.
Resistencia a la insulina. La hiperinsulinemia crónica aumenta la retención de sodio y activa el sistema nervioso simpático, lo que eleva la tensión. Pero al mismo tiempo, los episodios de hipoglucemia reactiva (frecuentes en resistencia a la insulina) pueden causar bajadas bruscas. El resultado: una tensión que sube y baja sin patrón claro. Si te reconoces, vale la pena evaluar tu sensibilidad a la insulina.
Estrés adrenal y cortisol. Las glándulas suprarrenales producen cortisol y aldosterona, hormonas que regulan directamente la tensión. El estrés crónico puede agotar esta respuesta, generando episodios de hipotensión (especialmente al levantarse) combinados con picos hipertensivos en momentos de activación simpática.
Pérdida de peso rápida. Esto es algo que vemos frecuentemente en consulta y que merece atención especial: una persona pierde 5-8 kg en un mes (por dieta, por enfermedad o por medicación) y su tensión empieza a oscilar. ¿Por qué? Porque la medicación antihipertensiva que tomaba estaba ajustada para un peso y un volumen sanguíneo que ya no tiene. La pérdida de grasa visceral reduce la resistencia vascular periférica, y la pérdida de volumen reduce el gasto cardíaco. Si la medicación no se reajusta, pueden aparecer bajadas de tensión peligrosas.
Credibilidad clínica: Cuando en DietaryPlus conseguimos una pérdida significativa de grasa visceral con el Método Redox, siempre coordinamos con el médico de cabecera o el cardiólogo para el reajuste de la medicación. Esa coordinación es fundamental para la seguridad del paciente.
Deshidratación crónica de bajo grado. Mucho más frecuente de lo que se piensa, especialmente en personas mayores o que toman diuréticos. La deshidratación reduce el volumen sanguíneo, provocando hipotensión postural (al levantarse) y sensación de mareo.
Microbiota intestinal y tensión. La investigación reciente muestra que los ácidos grasos de cadena corta producidos por la microbiota (especialmente el propionato) actúan sobre receptores en los vasos sanguíneos (GPR41, GPR43) regulando la vasodilatación y la tensión arterial. La disbiosis intestinal, al reducir la producción de estos metabolitos, puede contribuir a la inestabilidad tensional.
El debate de las estatinas: lo que dice la ciencia sin dogmas
Las estatinas son los fármacos más prescritos del mundo para reducir el colesterol. Son eficaces reduciendo el LDL y han demostrado beneficio cardiovascular, especialmente en prevención secundaria (personas que ya han tenido un evento cardiovascular). Esto no está en discusión.
Lo que sí merece una discusión honesta son los efectos metabólicos que las estatinas pueden producir, porque afectan directamente a los pacientes que vemos en consulta de nutrición.
El meta-análisis más completo realizado hasta la fecha publicado en The Lancet Diabetes & Endocrinology en marzo de 2024 por la CTT Collaboration analizó datos individuales de participantes en ensayos clínicos aleatorizados a gran escala y confirmó que la terapia con estatinas aumenta el riesgo de desarrollar diabetes de nueva aparición. El efecto es dosis-dependiente: a mayor intensidad de la estatina, mayor riesgo.
¿El mecanismo? Como documenta Arteriosclerosis, Thrombosis and Vascular Biology (AHA), las estatinas aumentan la resistencia a la insulina de forma consistente y reproducible. Un estudio con mediciones metabólicas de referencia demostró un aumento del 8% en la resistencia a la insulina tras 12 semanas de atorvastatina 40 mg (p=0.002). Los mecanismos incluyen la reducción de GLUT4 en los adipocitos (menos captación de glucosa), la activación del inflamasoma NLRP3 y la alteración en la producción de ubiquinona (coenzima Q10).
¿Significa esto que no debes tomar estatinas? No. Significa que si las tomas, hay factores nutricionales que deberías abordar en paralelo para minimizar estos efectos: optimizar la sensibilidad a la insulina mediante nutrición antiinflamatoria, suplementar CoQ10 si es necesario, mantener una microbiota saludable y reducir el estrés oxidativo que las propias estatinas no corrigen. La cardiología pone el fármaco. La nutrición clínica optimiza el terreno metabólico sobre el que actúa.
Esto no es oponerse al cardiólogo. Es complementar su trabajo. Y es exactamente lo que hacemos en DietaryPlus.
Lo que sí mejora científicamente la tensión y el perfil lipídico
Cuando el metabolismo se regula correctamente, la tensión deja de oscilar y el colesterol deja de ser un enemigo. Estos son los ejes que la evidencia científica respalda:
1. Mejorar la sensibilidad a la insulina
La resistencia a la insulina es el hilo conductor que conecta colesterol alterado, hipertensión, grasa visceral y riesgo cardiovascular. Cuando la insulina funciona correctamente, el hígado produce menos VLDL, se generan menos partículas sdLDL, los riñones excretan sodio con normalidad y el sistema nervioso autónomo se regula.
La nutrición es la herramienta más potente para mejorar la sensibilidad a la insulina. No hablamos de “dieta baja en azúcar” (que es una simplificación excesiva), sino de un protocolo que aborde la composición de los ácidos grasos de membrana, la carga glucémica global, el timing de las comidas y los antiinflamatorios dietéticos.
2. Reducir la grasa visceral
La grasa visceral la que rodea tus órganos internos no es simplemente “grasa de más”. Es un órgano endocrino activo que produce citoquinas proinflamatorias (IL-6, TNF-α), favorece la resistencia a la insulina y aumenta la presión vascular periférica. Reducirla tiene un impacto directo y documentado en la tensión arterial y el perfil lipídico.
En nuestra experiencia clínica de más de 20 años, la reducción de grasa visceral mediante el Método Redox produce mejoras medibles en el perfil lipídico (reducción de triglicéridos, aumento de HDL, reducción de sdLDL) y en la estabilidad tensional, a menudo antes de que el peso total haya cambiado significativamente. Porque la composición corporal importa más que el número de la báscula — un principio que explora en profundidad nuestro artículo sobre por qué no adelgazo si como bien.
3. Restaurar la función del eje intestino-hígado
Como hemos explicado, la microbiota intestinal regula directamente el metabolismo del colesterol y los ácidos biliares. Restaurar una microbiota funcional aumentando las bacterias productoras de butirato, optimizando la conversión de ácidos biliares, reduciendo la producción de TMAO es una intervención con impacto directo en el perfil lipídico.
Esto no se logra con un probiótico genérico. Se logra con un abordaje dietético personalizado que aumente la diversidad bacteriana, repare la barrera intestinal y optimice la circulación enterohepática. Si tienes problemas digestivos (hinchazón, estreñimiento, gases) además de colesterol alto, la conexión no es casual. Es el mismo sistema fallando en dos puntos.
4. Controlar la inflamación sistémica
La inflamación crónica de bajo grado es el combustible que oxida tu LDL, rigidiza tus arterias, desregula tu tensión y perpetúa la resistencia a la insulina. Reducirla con nutrición antiinflamatoria omega-3 (EPA/DHA), polifenoles del aceite de oliva virgen extra, cúrcuma, frutos rojos, verduras de hoja verde, no es una moda: es una intervención con mecanismos bioquímicos documentados sobre las vías COX, LOX y NF-κB.
5. Reducir el estrés oxidativo celular
Si el LDL oxidado es el verdadero factor de riesgo (y la ciencia dice que lo es), reducir la oxidación es tan importante o más que reducir el LDL total. Esto implica optimizar las defensas antioxidantes endógenas (glutatión, SOD, catalasa) mediante selenio, zinc, vitaminas C y E, y polifenoles; y reducir la exposición a factores prooxidantes (ultraprocesados, alcohol, tabaco, contaminantes).
Este es precisamente el eje central del nombre Método Redox: “redox” hace referencia al equilibrio entre oxidación y reducción en tus células. Cuando este equilibrio se restaura, tu LDL se oxida menos, tu inflamación baja, y tu riesgo cardiovascular real (no el número de la analítica) se reduce.
La evidencia científica que respalda este enfoque está publicada y disponible.
El error de “no hagas nada, solo vigila”
Este es un mensaje que escuchamos con frecuencia en consulta: “Mi médico me ha dicho que de momento no haga nada, que solo controle.” Y puede ser un consejo perfectamente razonable en ciertos contextos. Pero cuando el metabolismo está en transición cuando hay resistencia a la insulina incipiente, inflamación de bajo grado, disbiosis intestinal o estrés oxidativo elevado “no hacer nada” no es neutralidad. Es dejar que los mecanismos que están elevando tu colesterol y desregulando tu tensión sigan avanzando sin intervención.
Decir “no hagas nada” puede ser correcto si no se entiende la causa. Pero cuando la causa es metabólica, necesita corrección, no observación pasiva. Y la nutrición clínica avanzada es la herramienta más fisiológica y sostenible para esa corrección.
Nuestra filosofía: No tratamos números. Corregimos el sistema. Cuando el metabolismo se regula correctamente, el colesterol deja de ser un enemigo y la tensión deja de oscilar. El cuerpo sabe regularse. Solo necesita las condiciones correctas para hacerlo.
Preguntas frecuentes
¿Por qué tengo el colesterol alto si como bien? Porque solo el 20-30% del colesterol sanguíneo proviene de la dieta. El resto lo produce tu hígado, y esa producción depende de tu nivel de inflamación, tu resistencia a la insulina, tu microbiota intestinal y tu equilibrio oxidativo. Puedes comer perfectamente y tener un metabolismo lipídico alterado por factores que no tienen nada que ver con lo que hay en tu plato. Un nutricionista especializado puede ayudarte a identificar qué está fallando en tu caso.
¿Es peligroso tener el colesterol a 250? Depende. Un colesterol total de 250 con partículas LDL grandes, HDL alto, triglicéridos bajos y marcadores inflamatorios normales tiene un riesgo cardiovascular muy diferente al de un colesterol de 250 con partículas sdLDL, triglicéridos elevados, HDL bajo e inflamación sistémica. El número aislado dice poco. El contexto metabólico lo dice todo.
¿Las bajadas de tensión repentinas pueden ser por la alimentación? Sí. La deshidratación crónica, los desequilibrios en sodio y potasio, la hipoglucemia reactiva por resistencia a la insulina, y la pérdida rápida de peso sin reajuste de medicación son causas frecuentes. También la disbiosis intestinal puede afectar a la regulación tensional a través de los ácidos grasos de cadena corta.
¿Puedo bajar el colesterol sin medicación? En muchos casos, sí — especialmente cuando el colesterol elevado tiene un origen metabólico (inflamación, resistencia a la insulina, disbiosis) más que genético puro. La intervención nutricional puede reducir el colesterol total, mejorar la ratio LDL/HDL, reducir los triglicéridos y, lo más importante, disminuir la oxidación del LDL. En casos con riesgo cardiovascular establecido, la medicación puede ser necesaria, y la nutrición la complementa optimizando su eficacia.
¿Qué analítica debería pedir para conocer mi riesgo cardiovascular real? Más allá del perfil lipídico básico (colesterol total, LDL, HDL, triglicéridos), los marcadores que aportan información real incluyen: Apolipoproteína B (ApoB), ratio triglicéridos/HDL (marcador indirecto de resistencia a la insulina y partículas sdLDL), proteína C reactiva de alta sensibilidad (PCR-us, marcador de inflamación), hemoglobina glicosilada (HbA1c) e insulina basal. Con estos datos, un profesional puede evaluar si tu riesgo es real o si tu colesterol “alto” es un número sin contexto.
¿La consulta online sirve para este tipo de problemas? Absolutamente. Todas las evaluaciones, análisis y protocolos que realizamos en DietaryPlus para salud cardiovascular pueden hacerse online con el mismo nivel de personalización. Trabajamos con personas de toda España que necesitan un abordaje nutricional que vaya más allá de “come menos grasa”.
No tratamos números. Corregimos el sistema.
La cardiología convencional mira tu colesterol y tu tensión como números que hay que llevar a un rango. Y eso es importante. Pero la pregunta que falta es: ¿por qué esos números están donde están?
Cuando entiendes que el colesterol sube porque hay inflamación, resistencia a la insulina, disbiosis intestinal o estrés oxidativo; cuando entiendes que la tensión oscila porque el sistema nervioso autónomo está desregulado, las glándulas suprarrenales están agotadas o la microbiota no produce los metabolitos que regulan la vasodilatación entonces entiendes que el tratamiento real no es bajar un número. Es restaurar el equilibrio metabólico que lo genera.
Y eso es exactamente lo que hacemos con el Método Redox en DietaryPlus. Cada día. Desde hace más de 20 años. Con resultados documentados y más de 150 reseñas que lo avalan.
¿Quieres que valoremos tu caso de forma personalizada?
900 823 935 (llamada gratuita) WhatsApp: 876 70 93 61 C/ Pablo Casals 16, Zaragoza (barrio Actur) Consulta online para toda España Primera consulta: 49€
Lee lo que dicen nuestros pacientes en nuestras reseñas de Google: 4.9 estrellas con más de 150 valoraciones.
Referencias científicas
- Babakr, A.T. (2025). “Oxidized low-density lipoproteins and their contribution to atherosclerosis.” Exploration Cardiology, 3, 101246.
- Akyol, T. et al. (2025). “LDL atherogenicity determined by size, density, oxidation, apolipoprotein(a), and electronegativity: an updated review.” Frontiers in Cardiovascular Medicine, 12, 1649759.
- IJMS (2024). “Unravelling the Mechanisms of Oxidised Low-Density Lipoprotein in Cardiovascular Health.” International Journal of Molecular Sciences, 25(24), 13292.
- Abavisani, M. et al. (2025). “Gut microbiota–cholesterol crosstalk in cardiovascular diseases: mechanisms, metabolites, and therapeutic modulation.” Nutrition & Metabolism (Springer Nature).
- Holvoet, P. et al. (2023). “Oxidized low-density lipoprotein associates with cardiovascular disease by a vicious cycle of atherosclerosis and inflammation: A systematic review and meta-analysis.” PMC.
- Atherosclerosis (2025). “Interleukin-6 modifies Lipoprotein(a) and oxidized phospholipids associated cardiovascular risk.” Atherosclerosis.
- CTT Collaboration (2024). “Effects of statin therapy on diagnoses of new-onset diabetes and worsening glycaemia.” The Lancet Diabetes & Endocrinology, 12(5), 306-319.
- Brinton, E.A. (2021). “Statin-Related New-Onset Diabetes Appears Driven by Increased Insulin Resistance.” Arteriosclerosis, Thrombosis, and Vascular Biology, 41(11), 2798-2801.
- Frontiers in Pharmacology (2025). “Targeting the gut microbiota and lipid metabolism.” Frontiers in Pharmacology.
- Gut Microbes (2025). “Gut microbiota and associated metabolites: key players in high-fat diet-induced chronic diseases.” Gut Microbes.
- JCI (2025). “Metabolic dysfunction–associated steatotic liver disease and the gut microbiome.” Journal of Clinical Investigation.
- ScienceDirect (2025). “The functions of gut microbiota-mediated bile acid metabolism in intestinal immunity.” ScienceDirect.
- Obesity Medicine (2025). “The various pathological roles of oxidized LDL in diseases.” Obesity Medicine, 57, 100646.
- PMC (2025). “Serum OxLDL Levels Are Positively Associated with the Number of Ischemic Events and Damaged Blood Vessels in CAD.” PMC.
Artículo elaborado por el equipo clínico de DietaryPlus, clínica de nutrición más innovadora de España 2025. Contenido basado en investigación científica publicada en revistas con revisión por pares.


