Te han hecho una ecografía abdominal por cualquier motivo, una revisión rutinaria, una molestia digestiva, un chequeo laboral, y el informe dice: “esteatosis hepática”. Tu médico te dice que tienes hígado graso. Que “no es grave, de momento”. Que pierdas peso y dejes de comer grasas.
Tú te quedas con la sensación de que no es importante. Y sigues con tu vida.
Esa es exactamente la razón por la que el hígado graso es una epidemia silenciosa. No produce dolor. No genera síntomas evidentes hasta fases avanzadas. Y cuando se detecta, el mensaje que recibes suele ser tan vago que no motiva ningún cambio real.
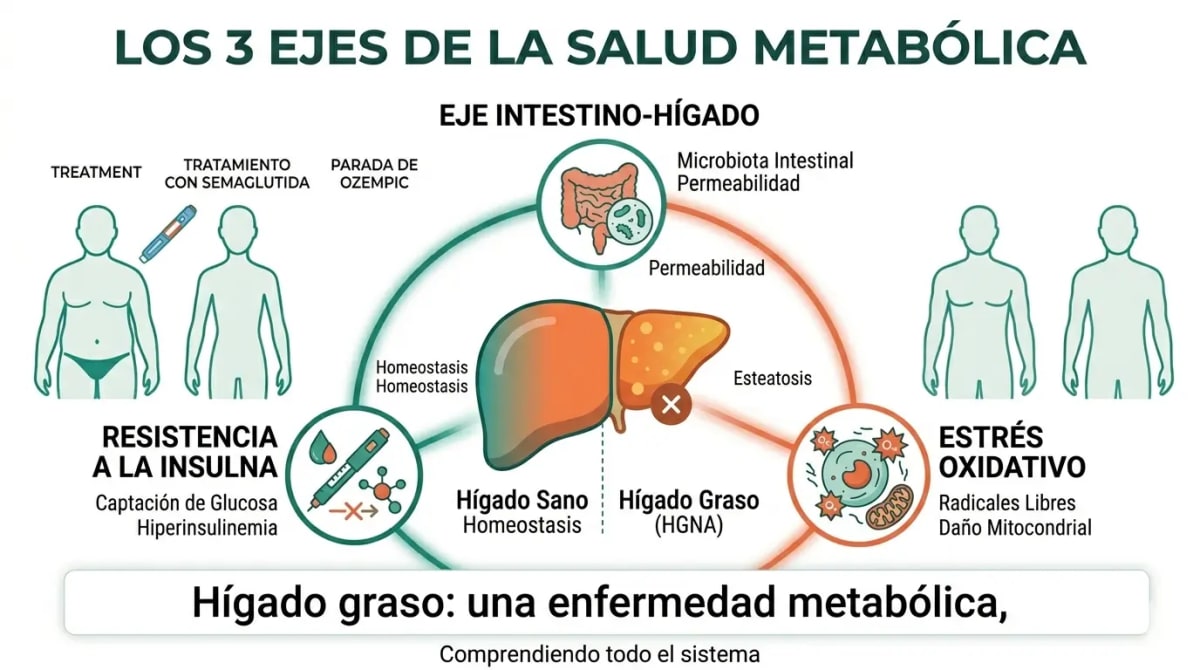
Pero la ciencia de 2024-2025 cuenta una historia muy diferente. El hígado graso no es un hallazgo menor: es la señal de alarma de un metabolismo que está fallando. Y lo que lo causa no es simplemente “comer grasa” es un sistema metabólico completo que se ha desregulado. El hígado es solo donde aparece el problema. La causa está en otro sitio.
Los números que deberían preocuparnos
Un estudio publicado en Clinical and Molecular Hepatology (2025) por Younossi et al. ofrece las cifras más actualizadas: el 38% de todos los adultos del mundo tienen hígado graso (ahora llamado MASLD: enfermedad hepática esteatósica asociada a disfunción metabólica). Y se estima que para 2040 superará el 55%.
Un meta-análisis publicado en Archives of Medical Research (2024), que analizó 479 estudios con 78 millones de participantes de 38 países, estimó la prevalencia global en el 30,2%. En Europa, la cifra es del 30,2%. En personas con diabetes tipo 2, asciende al 65%.
Y aquí está lo que muchos no saben: la causa de muerte más frecuente en personas con hígado graso no es una enfermedad del hígado. Es la enfermedad cardiovascular. El hígado graso es un marcador de riesgo metabólico sistémico, no un problema hepático aislado.
¿Qué significa esto para ti? Si tienes hígado graso, tu riesgo de desarrollar diabetes tipo 2, enfermedad cardiovascular, enfermedad renal crónica e incluso ciertos tipos de cáncer está elevado. No es “solo un poco de grasa en el hígado”. Es tu cuerpo diciéndote que algo más profundo no funciona.
Lo que realmente causa el hígado graso (no es comer grasa)
El nombre “hígado graso” induce a un error muy extendido: creer que se produce por comer demasiada grasa. No es así. La mayoría de la grasa que se acumula en tu hígado no viene directamente de la grasa que comes. Viene de un proceso llamado lipogénesis de novo: tu hígado convierte el exceso de glucosa y fructosa en triglicéridos que se almacenan en las propias células hepáticas.
Las causas reales son metabólicas:
Resistencia a la insulina: el motor principal
Cuando tus células se vuelven resistentes a la insulina, tu páncreas produce más insulina para compensar. Esa hiperinsulinemia activa las enzimas de lipogénesis de novo en el hígado (SREBP-1c, ACC, FAS), que convierten los carbohidratos circulantes en triglicéridos. Al mismo tiempo, la insulina alta inhibe la oxidación de ácidos grasos en el hígado, es decir, bloquea la capacidad de tu hígado de “quemar” la grasa que está acumulando.
El resultado: tu hígado fabrica más grasa de la que puede exportar o quemar. Y se la queda. Eso es la esteatosis hepática.
Si tienes resistencia a la insulina, y una proporción enorme de la población la tiene sin saberlo, tu hígado está acumulando grasa aunque tu dieta sea aparentemente “normal”.
El eje intestino-hígado: la conexión que lo cambia todo
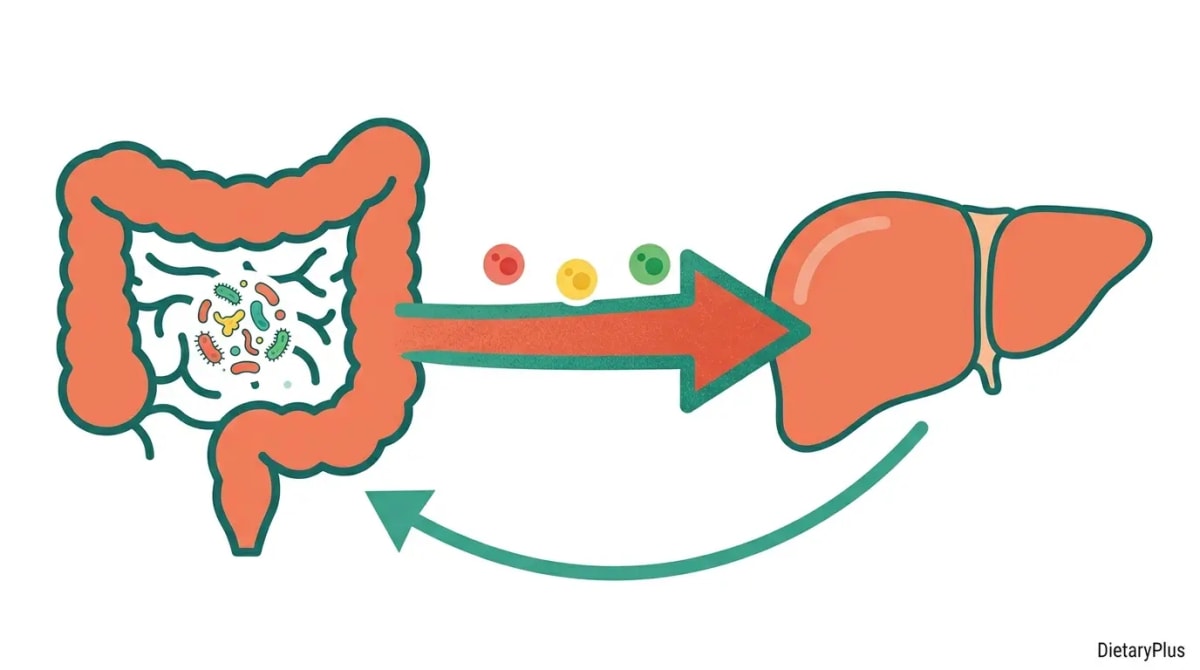
Tu hígado y tu intestino están conectados directamente por la vena porta: todo lo que tu intestino absorbe pasa primero por el hígado antes de llegar al resto del cuerpo. Eso incluye nutrientes, pero también toxinas bacterianas.
Cuando tu barrera intestinal está comprometida (lo que se conoce como “intestino permeable”), moléculas como el lipopolisacárido (LPS), un componente de la pared de bacterias gram-negativas, pasan al torrente portal y llegan al hígado. Allí, el LPS activa la vía TLR4/NF-κB, desencadenando una cascada inflamatoria que acelera el daño hepático y la progresión de la simple esteatosis a esteatohepatitis (MASH) y fibrosis.
Pero la conexión es aún más profunda. Tu microbiota intestinal regula directamente el metabolismo hepático a través de tres vías documentadas:
Ácidos biliares. Tu hígado fabrica ácidos biliares a partir del colesterol. Estos llegan al intestino, donde la microbiota los transforma en ácidos biliares secundarios. Estos ácidos biliares activan el receptor FXR en el hígado, que regula el metabolismo de lípidos y la síntesis de colesterol. Cuando la microbiota está desequilibrada, esta regulación falla y el hígado acumula más grasa.
TMAO. Ciertas bacterias intestinales producen trimetilamina (TMA) a partir de colina y L-carnitina. El hígado la convierte en TMAO, que promueve la inflamación hepática, la acumulación de lípidos y la progresión de la fibrosis.
Ácidos grasos de cadena corta. Las bacterias que producen butirato y propionato activan receptores hepáticos que suprimen la lipogénesis de novo y promueven la oxidación de ácidos grasos. Si estas bacterias están deplecionadas (por dieta baja en fibra o disbiosis), pierdes un regulador natural del metabolismo hepático.
La conexión directa: Puedes tener hígado graso no porque comas demasiada grasa, sino porque tu intestino está enviando señales inflamatorias a tu hígado, tus ácidos biliares no se metabolizan correctamente y tus bacterias productoras de butirato están deplecionadas. El problema no está en el plato. Está en el eje intestino-hígado.
Estrés oxidativo y progresión del daño
La acumulación de grasa en el hígado genera estrés oxidativo celular: los hepatocitos sobrecargados producen especies reactivas de oxígeno (ROS) que dañan las membranas celulares, activan las células estrelladas hepáticas (responsables de la fibrosis) y perpetúan la inflamación.
Este es el mecanismo que hace que el hígado graso simple (esteatosis) progrese a esteatohepatitis (MASH) y eventualmente a fibrosis y cirrosis. Y es precisamente el eje sobre el que actúa el Método Redox: restaurar el equilibrio entre oxidación y reducción para frenar la progresión del daño y permitir la recuperación hepática.
Lo que la nutrición clínica puede hacer y la medicación aún no
A día de hoy, el único fármaco aprobado específicamente para la esteatohepatitis con fibrosis es el resmetirom (aprobado por la FDA en 2024), y solo para estadios F2-F3. No hay medicación aprobada para el hígado graso simple, que es lo que tiene la inmensa mayoría de las personas.
Las guías de las principales sociedades científicas (AASLD, EASL, AGA) coinciden: las intervenciones sobre el estilo de vida, alimentación y actividad física, son la piedra angular del tratamiento del hígado graso en todas sus fases.
Pero “come mejor y haz ejercicio” es demasiado vago. Lo que la evidencia científica respalda son intervenciones nutricionales específicas:
1. Corregir la resistencia a la insulina
Es la prioridad número uno. Reducir la hiperinsulinemia desactiva la lipogénesis de novo, permite al hígado oxidar ácidos grasos y reduce la acumulación de triglicéridos hepáticos. Esto no se consigue simplemente “comiendo menos azúcar”. Se consigue con un protocolo que aborde la composición de ácidos grasos de membrana, la carga glucémica global, el timing de las comidas y la fibra fermentable.
2. Restaurar el eje intestino-hígado
Aumentar la diversidad microbiana, potenciar las bacterias productoras de butirato, reparar la barrera intestinal y optimizar el metabolismo de los ácidos biliares. Esto implica más fibra fermentable (no suplementos de fibra genéricos), polifenoles, alimentos fermentados y la eliminación de factores que destruyen la microbiota (ultraprocesados, edulcorantes artificiales, alcohol).
Si además tienes SIBO, la conexión con el hígado graso es directa: el sobrecrecimiento bacteriano en el intestino delgado aumenta la producción de endotoxinas y la permeabilidad intestinal, agravando la inflamación hepática.
3. Reducir la inflamación hepática
Los omega-3 (EPA/DHA) tienen evidencia directa en la reducción de la esteatosis hepática. Los polifenoles del aceite de oliva virgen extra activan vías antiinflamatorias hepáticas. La reducción de la fructosa libre (refrescos, zumos industriales, ultraprocesados) disminuye directamente la lipogénesis de novo. Y la vitamina E ha demostrado eficacia en la reducción de la esteatohepatitis en ensayos clínicos.
4. Frenar el estrés oxidativo celular
Optimizar las defensas antioxidantes endógenas (glutatión, SOD, catalasa) con selenio, zinc, vitaminas C y E, y polifenoles dietéticos. Y reducir la exposición a factores prooxidantes: ultraprocesados, alcohol (incluso cantidades moderadas agravan el hígado graso), tabaco y contaminantes.
5. Reducir la grasa visceral
La grasa visceral y el hígado graso se retroalimentan: la grasa visceral libera ácidos grasos libres directamente al hígado a través de la vena porta, alimentando la esteatosis. Y el hígado graso, a su vez, produce más VLDL que se deposita como grasa visceral. Romper este ciclo es fundamental, y se logra con la combinación de los cuatro puntos anteriores más la actividad física adecuada.
Preguntas frecuentes
¿El hígado graso se puede revertir?
Sí. La esteatosis hepática simple es completamente reversible con intervención nutricional adecuada. Incluso la esteatohepatitis (MASH) con fibrosis leve puede mejorar significativamente. Las guías médicas internacionales confirman que una pérdida de peso del 7-10% se asocia con resolución de la esteatohepatitis en un porcentaje significativo de personas. Pero no cualquier pérdida de peso: tiene que preservar la masa muscular y abordar la resistencia a la insulina, no simplemente reducir calorías.
¿Puedo tener hígado graso y estar delgado?
Sí. Existe lo que se llama “lean NAFLD” o hígado graso en personas sin sobrepeso. Afecta a un porcentaje significativo de la población y se asocia con resistencia a la insulina, grasa visceral elevada a pesar de peso normal y disbiosis intestinal. El peso en la báscula no descarta el hígado graso.
¿La dieta mediterránea es suficiente?
La dieta mediterránea es un buen punto de partida, pero para personas con hígado graso establecido, suele ser insuficiente por sí sola. Lo que se necesita es un protocolo personalizado que aborde los mecanismos específicos que están causando la esteatosis en cada persona: resistencia a la insulina, disbiosis, inflamación, estrés oxidativo. En DietaryPlus evaluamos cada caso de forma individual con el Método Redox.
¿El alcohol es la única causa del hígado graso?
No. De hecho, la inmensa mayoría de casos de hígado graso no son por alcohol. Son metabólicos: resistencia a la insulina, dieta alta en fructosa y ultraprocesados, sedentarismo, disbiosis intestinal. Lo que sí es cierto es que incluso cantidades moderadas de alcohol empeoran significativamente un hígado graso de origen metabólico. Si tienes esteatosis, reducir al máximo el alcohol es una de las primeras medidas.
¿Qué analítica debo pedir para saber cómo está mi hígado?
Más allá de las transaminasas (GPT/GOT), que pueden ser normales incluso con hígado graso significativo, pide: GGT (gamma-glutamil transferasa), ferritina (marcador de inflamación hepática), ratio triglicéridos/HDL (marcador indirecto de resistencia a la insulina), insulina basal y HbA1c. Una ecografía abdominal puede confirmar la esteatosis, y el FIB-4 (un índice calculado con edad, plaquetas y transaminasas) estima el riesgo de fibrosis.
¿Puedo hacer la consulta online?
Sí. Todo el protocolo de evaluación y tratamiento del hígado graso mediante nutrición clínica puede hacerse online. Atendemos personas de toda España que necesitan un abordaje que vaya más allá de “deja de comer grasa”.
Tu hígado es el laboratorio de tu metabolismo. Cuídalo con ciencia.
El hígado graso no es un diagnóstico que puedas ignorar esperando que se resuelva solo. Es la señal de que tu metabolismo necesita corrección. Y la herramienta más potente para esa corrección es la nutrición clínica avanzada.
En DietaryPlus llevamos más de 20 años tratando el eje intestino-hígado-metabolismo con el Método Redox. No te decimos “come menos grasa”. Te decimos qué está fallando en tu metabolismo y cómo corregirlo con un protocolo personalizado basado en ciencia.
¿Te han diagnosticado hígado graso y quieres hacer algo al respecto? ¿O sospechas que tu metabolismo no funciona bien?
- 900 823 935 (llamada gratuita)
- WhatsApp: 876 70 93 61
- C/ Pablo Casals 16, Zaragoza (barrio Actur)
- Consulta online para toda España
- Primera consulta: 49€
Lee lo que dicen nuestros pacientes en nuestras reseñas de Google: 4.9 estrellas con más de 150 valoraciones.
Referencias científicas
- Younossi, Z.M. et al. (2025). “Epidemiology of metabolic dysfunction-associated steatotic liver disease.” Clinical and Molecular Hepatology, 31(Suppl), S32-S50.
- Amini-Salehi, E. et al. (2024). “Global Prevalence of NAFLD: An Updated Review Meta-Analysis comprising 78 million from 38 Countries.” Archives of Medical Research, 55(6), 103043.
- Clinical Gastroenterology and Hepatology (2025). “High Global Prevalence of Steatotic Liver Disease and Associated Subtypes: A Meta-analysis.” CGH.
- Younossi, Z.M. et al. (2024). “The Global Epidemiology of NAFLD/MASLD Among Patients With Type 2 Diabetes.” Clinical Gastroenterology and Hepatology, 22(10), 1999-2010.
- PMC (2025). “Global burden and risk factors of MASLD: trends from 1990 to 2021 and predictions to 2030.” PMC.
- Frontiers in Pharmacology (2025). “Targeting the gut microbiota and lipid metabolism.” Frontiers in Pharmacology.
- Frontiers in Cellular and Infection Microbiology (2025). “Gut microbiota and metabolomics in MASLD.” Frontiers.
- JCI (2025). “MASLD and the gut microbiome: pathogenic insights and therapeutic innovations.” Journal of Clinical Investigation.
- Nutrition & Metabolism (2025). “Gut microbiota-cholesterol crosstalk in cardiovascular diseases.” Springer Nature.
- Gut Microbes (2025). “Gut microbiota and associated metabolites: key players in high-fat diet-induced chronic diseases.” Gut Microbes.
Artículo elaborado por el equipo clínico de DietaryPlus, clínica de nutrición más innovadora de España 2025. Contenido basado en investigación científica publicada en revistas con revisión por pares.