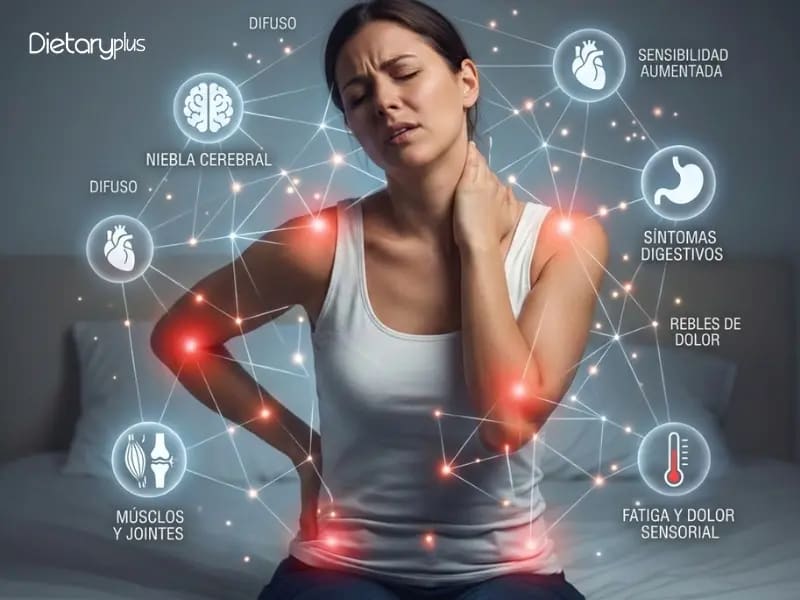
Vamos a ser directos: la mayoría del contenido que encuentras en internet sobre dieta y fibromialgia es una copia de otra copia. Listas de “alimentos antiinflamatorios” repetidas hasta la saciedad, sin explicar por qué funcionan, para quién funcionan y qué mecanismo biológico hay detrás.
Si tienes fibromialgia y llevas años lidiando con dolor crónico, fatiga extrema y niebla mental, mereces algo mejor que una lista de la compra genérica.
En este artículo vamos a explicarte lo que la ciencia ha descubierto en los últimos dos años, por qué tu intestino es una pieza clave del rompecabezas que casi nadie está abordando, y cómo un enfoque nutricional individualizado, no genérico, puede marcar una diferencia real en tus síntomas.
Qué sabemos hoy sobre la fibromialgia que no sabíamos hace cinco años
La fibromialgia afecta a entre el 2% y el 6% de la población mundial. Nueve de cada diez personas diagnosticadas son mujeres. Se caracteriza por dolor musculoesquelético crónico y generalizado, fatiga profunda, alteraciones del sueño, niebla mental y, frecuentemente, problemas digestivos.
La OMS la reconoció como enfermedad en 1993, pero a día de hoy sigue siendo un diagnóstico de exclusión: no hay una prueba de laboratorio que la confirme, y muchas personas tardan años en recibir un diagnóstico.
Lo que ha cambiado radicalmente es nuestra comprensión de por qué se produce. Durante décadas, la fibromialgia se consideró un problema de “sensibilización central”, es decir, un cerebro que amplifica las señales de dolor sin causa aparente. Esa explicación sigue siendo parcialmente válida, pero ahora sabemos que hay algo más. Algo que ocurre fuera del cerebro y que puede estar iniciando todo el proceso.
El dato que lo cambió todo: En abril de 2025, un estudio publicado en Neuron una de las revistas de neurociencia más prestigiosas del mundo, demostró por primera vez que la microbiota intestinal de personas con fibromialgia puede causar dolor. No solo estar asociada al dolor: causarlo directamente.
El experimento que demostró que el intestino genera el dolor de la fibromialgia
El equipo de la Universidad McGill (Canadá), liderado por investigadores de los departamentos de Anestesia y Microbiología, realizó un experimento que merece ser explicado con detalle, porque cambia la forma de abordar esta enfermedad.
Tomaron muestras fecales de mujeres diagnosticadas con fibromialgia y las trasplantaron a ratones de laboratorio libres de gérmenes (ratones criados sin microbiota propia). En paralelo, trasplantaron muestras de mujeres sanas a otro grupo de ratones.
Los resultados fueron contundentes: en cuestión de semanas, los ratones que recibieron la microbiota de pacientes con fibromialgia desarrollaron hipersensibilidad al dolor mecánico, al calor y al frío, dolor espontáneo y dolor muscular. Los ratones que recibieron la microbiota de personas sanas no desarrollaron ninguno de estos síntomas.
Pero aquí viene lo más importante: cuando a los ratones con dolor se les trasplantó microbiota de donantes sanas, el dolor se revirtió. La hipersensibilidad desapareció.
Traducción clínica: Los investigadores también realizaron un ensayo clínico abierto con 14 mujeres con fibromialgia severa y resistente a tratamiento. Tras recibir trasplante de microbiota fecal de donantes sanas, 12 de las 14 participantes reportaron una reducción clínicamente significativa del dolor y mejora en su calidad de vida.
Este estudio no es un caso aislado. Una revisión publicada en PAIN Reports en febrero de 2025 recopiló toda la evidencia disponible y concluyó que la microbiota intestinal está emergiendo como un actor clave en la fisiopatología de la fibromialgia, ofreciendo tanto conocimiento sobre los mecanismos como potenciales aplicaciones diagnósticas y terapéuticas.
Y en diciembre de 2025, un estudio publicado en Scientific Reports (Nature) confirmó que las mujeres con fibromialgia presentan alteraciones significativas en la composición de su microbiota intestinal en comparación con controles sanos, y que estas alteraciones se correlacionan con la severidad de los síntomas.
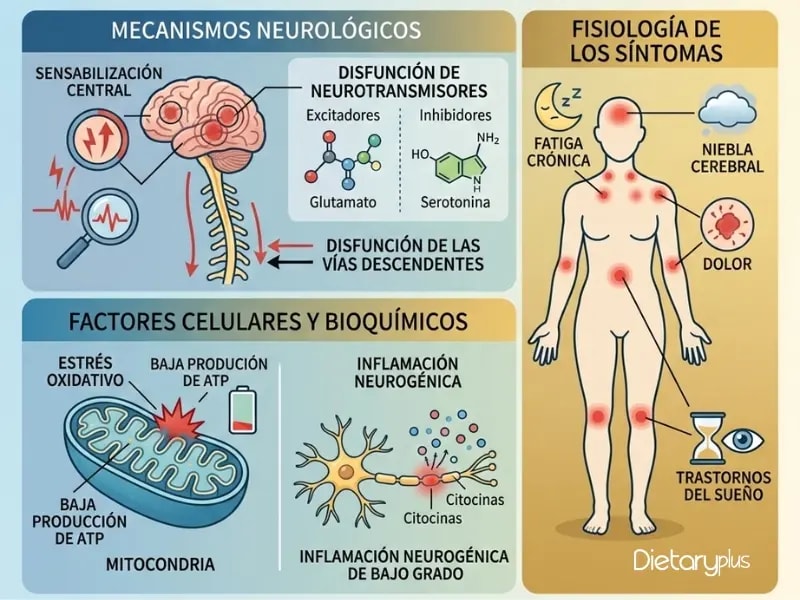
El eje intestino-dolor: por qué tu digestión y tu dolor están conectados
Para entender por qué lo que ocurre en tu intestino puede manifestarse como dolor generalizado en todo tu cuerpo, necesitas conocer tres mecanismos que la ciencia ha identificado:
1. Activación inmunitaria y neuroinflamación. Cuando la microbiota intestinal está desequilibrada (lo que los profesionales llamamos disbiosis), se produce un aumento de la permeabilidad intestinal. La barrera que separa el contenido del intestino del resto de tu organismo se debilita, permitiendo que fragmentos bacterianos especialmente los lipopolisacáridos (LPS) pasen al torrente sanguíneo.
Estos LPS activan el sistema inmunitario de forma crónica, generando un estado de inflamación sistémica de bajo grado que no produce fiebre ni hinchazón visible, pero que altera profundamente el funcionamiento del sistema nervioso. En el cerebro, esta inflamación activa la microglía las células inmunitarias del sistema nervioso central que amplifican las señales de dolor. Es como si alguien subiera permanentemente el volumen de tu sistema de alarma interno.
Lo que esto significa para ti: Si tienes fibromialgia y también sufres hinchazón, gases, estreñimiento, diarrea o alternancia entre ambos, no son “dos problemas separados”. Son dos manifestaciones del mismo desequilibrio.
2. Alteración del metabolismo de aminoácidos y ácidos biliares. El estudio de Neuron identificó que los ratones con microbiota de fibromialgia mostraban cambios significativos en el metabolismo de aminoácidos y ácidos biliares. Esto es relevante porque los aminoácidos son precursores de neurotransmisores como la serotonina (regulador del dolor y el estado de ánimo) y el GABA (principal neurotransmisor inhibidor). Si la microbiota altera su producción, cambia directamente la forma en que tu cerebro procesa el dolor.
De hecho, los investigadores demostraron que la suplementación oral con ácidos biliares redujo las respuestas de dolor en los ratones, abriendo una vía terapéutica completamente nueva.
3. Pérdida de fibras nerviosas en la piel. Uno de los hallazgos más sorprendentes fue que los ratones que recibieron microbiota de pacientes con fibromialgia desarrollaron una reducción en la densidad de fibras nerviosas intraepidérmicas. Esta neuropatía de fibras pequeñas se ha observado en pacientes con fibromialgia y podría explicar la hipersensibilidad al tacto que muchos experimentan. Y el origen, según este estudio, está en el intestino.
Lo que la nutrición puede (y no puede) hacer por la fibromialgia
Seamos honestos: la nutrición no cura la fibromialgia. Ningún alimento, suplemento ni protocolo dietético va a eliminar completamente una enfermedad de esta complejidad. Pero la evidencia científica muestra cada vez con más claridad que un protocolo nutricional individualizado puede reducir significativamente los síntomas cuando se abordan los mecanismos correctos.
El estudio de Amaya y Cedeño publicado en la Revista Innovación Estética (2025) demostró una reducción significativa de los síntomas de fibromialgia tras un protocolo nutricional antiinflamatorio individualizado de 6 meses.
El ensayo de Martínez-Rodríguez, publicado en Nutrición Hospitalaria, encontró que la combinación de dieta lacto-vegetariana con ejercicio de estabilización del core producía reducciones significativas del dolor y mejoras en la composición corporal en mujeres con fibromialgia.
Pero atención: “dieta antiinflamatoria” no significa lo mismo para todas las personas. Y aquí es donde la mayoría del contenido que encuentras online se queda corto. Un protocolo genérico que diga “come más omega-3 y menos azúcar” puede ser un buen punto de partida, pero no es suficiente para una persona con fibromialgia que además tiene disbiosis intestinal, déficit de vitamina D, niveles bajos de magnesio y zinc, e intolerancia a la histamina.
Lo que la ciencia nos dice: Los estudios identifican consistentemente que las personas con fibromialgia presentan niveles reducidos de bacterias beneficiosas como Faecalibacterium prausnitzii, Bacteroides uniformis y Prevotella copri. Estas bacterias producen ácidos grasos de cadena corta — especialmente butirato — que son esenciales para mantener la integridad de la barrera intestinal y regular la inflamación.
Los cinco ejes nutricionales que la ciencia respalda en fibromialgia
Basándonos en la evidencia publicada entre 2023 y 2026, estos son los cinco ejes sobre los que un protocolo nutricional individualizado debería actuar:
1. Restaurar la barrera intestinal y la microbiota
Si la microbiota desequilibrada puede causar dolor (como demostró el estudio de Neuron), restaurar el equilibrio microbiano debería ser la primera prioridad terapéutica. Esto implica aumentar la diversidad bacteriana, potenciar las especies productoras de butirato y reparar la permeabilidad intestinal.
No se trata de tomar un probiótico genérico. Se trata de identificar qué especies están deplecionadas en cada persona, qué alimentos favorecen su crecimiento y qué factores dietéticos están perpetuando la disbiosis. La fibra fermentable, los polifenoles, los alimentos fermentados tradicionales y la eliminación temporal de irritantes intestinales específicos forman parte de este abordaje.
En nuestra clínica, este es precisamente el primer pilar del Método Redox aplicado a fibromialgia: abordar el intestino antes de intentar tratar el dolor, porque sin un intestino funcional, cualquier otra intervención pierde eficacia.
2. Reducir la inflamación sistémica de bajo grado
La inflamación crónica de bajo grado es el combustible que alimenta la sensibilización central en la fibromialgia. Las citoquinas proinflamatorias (TNF-α, IL-6, IL-1β) están elevadas en el líquido cefalorraquídeo y en el plasma de pacientes con fibromialgia, como demostró el estudio de Bäckryd publicado en Journal of Pain Research (2017).
La nutrición antiinflamatoria no es una moda: es una estrategia clínica con mecanismos bioquímicos documentados. Los ácidos grasos omega-3 (EPA y DHA) compiten con el ácido araquidónico en las vías de la COX y la LOX, reduciendo la producción de prostaglandinas y leucotrienos proinflamatorios. Los polifenoles del aceite de oliva virgen extra, los frutos rojos, el té verde y la cúrcuma modulan la vía NF-κB, el interruptor maestro de la inflamación.
Pero y esto es crucial una dieta antiinflamatoria genérica puede no funcionar si tu intestino no está absorbiendo correctamente los nutrientes. Por eso el orden importa: primero el intestino, después la inflamación.
3. Corregir los déficits nutricionales específicos
La investigación identifica consistentemente varios déficits en personas con fibromialgia que no son casuales, sino que contribuyen activamente a los síntomas:
Magnesio. Niveles bajos se asocian con mayor severidad del dolor, calambres y espasmos musculares. El magnesio participa en más de 300 reacciones enzimáticas, incluida la relajación muscular y la regulación del sistema nervioso. Estudios como el de Martínez-López (2021) en Nutrición Clínica y Dietética Hospitalaria documentan que los polifenoles y minerales como el magnesio pueden tener efecto analgésico en dolor crónico.
Vitamina D. La relación entre niveles bajos de vitamina D y fibromialgia está documentada en múltiples estudios. La vitamina D regula la función inmunitaria y la expresión de genes antiinflamatorios. Su déficit se asocia con mayor dolor, depresión y ansiedad en pacientes con fibromialgia.
Zinc. Niveles reducidos se asocian con inflamación de bajo grado, parestesias y promoción de la excitotoxicidad neuronal (la sobreactivación de receptores del glutamato que contribuye al dolor crónico).
Vitamina B12. Un estudio clínico documentó mejoras significativas en la calidad de vida de pacientes con fibromialgia tras suplementación con B12, especialmente en aquellos con niveles subóptimos.
Importante: Estos déficits no se corrigen con suplementos genéricos. Se corrigen identificando primero las carencias específicas de cada persona, optimizando la absorción intestinal (volvemos al punto 1) y diseñando un plan alimentario que aporte las cantidades necesarias a través de alimentos reales.
4. Controlar el estrés oxidativo celular
Este es el eje que conecta directamente con el nombre del Método Redox. “Redox” hace referencia al equilibrio entre oxidación y reducción en tus células. Cuando este equilibrio se rompe — cuando hay más oxidación de la que tus defensas antioxidantes pueden neutralizar — se produce lo que llamamos estrés oxidativo.
Un estudio publicado en Frontiers in Microbiology (agosto 2025) analizó la proteómica plasmática y la microbiota de 892 mujeres con fibromialgia y encontró que el estrés oxidativo (con alteraciones en enzimas como la superóxido dismutasa SOD1 y la catalasa) y la disbiosis intestinal forman un ciclo que se retroalimenta: la disbiosis genera inflamación, la inflamación genera estrés oxidativo, el estrés oxidativo daña la barrera intestinal, y la barrera dañada agrava la disbiosis.
Romper este ciclo requiere actuar en múltiples puntos simultáneamente. Los antioxidantes dietéticos, vitaminas C y E, selenio, polifenoles, carotenoides, son herramientas, pero solo funcionan si se administran en el contexto correcto. Una persona con SIBO (sobrecrecimiento bacteriano en el intestino delgado), que es frecuente en fibromialgia, puede no absorber correctamente estos nutrientes aunque los consuma en cantidad suficiente.
5. Gestionar la histamina dietética
Este es quizá el eje más desconocido para la mayoría de pacientes y profesionales. La investigación reciente ha identificado que muchas personas con fibromialgia presentan niveles elevados de histamina y/o una actividad reducida de la enzima diamino oxidasa (DAO), que es la responsable de degradar la histamina en el intestino.
La histamina no solo produce reacciones alérgicas: es un neurotransmisor que amplifica las señales de dolor, altera el sueño y contribuye a la fatiga. Cuando la DAO no funciona correctamente y se consumen alimentos ricos en histamina (quesos curados, embutidos, conservas, fermentados, alcohol), los síntomas de fibromialgia pueden empeorar significativamente.
No todas las personas con fibromialgia tienen intolerancia a la histamina, pero las que la tienen experimentan mejorías notables cuando se ajusta su alimentación. Identificar si este eje está implicado es parte del abordaje individualizado que realizamos en DietaryPlus.
Por qué los protocolos genéricos no funcionan en fibromialgia
La fibromialgia es, por definición, una enfermedad multifactorial. En cada persona, la combinación de factores es diferente: una puede tener disbiosis severa con permeabilidad intestinal aumentada; otra puede tener déficits nutricionales marcados sin problemas digestivos evidentes; otra puede tener una carga de histamina elevada combinada con estrés oxidativo.
Aplicar el mismo protocolo a todas es como recetar las mismas gafas a todas las personas que no ven bien. Puede que a algunas les ayude parcialmente. Pero nunca será la solución óptima.
El estudio más reciente publicado en Frontiers in Microbiology lo dice explícitamente: los desequilibrios encontrados en fibromialgia podrían tener un vínculo común en el microbioma intestinal, pero la firma microbiana es individual y requiere abordajes personalizados.
Lo que observamos en consulta: Tras más de 20 años tratando pacientes con fibromialgia en nuestra clínica de Zaragoza, hemos comprobado que los protocolos que mejores resultados producen son los que combinan restauración intestinal, nutrición antiinflamatoria, corrección de déficits específicos y reducción del estrés oxidativo de forma simultánea y coordinada. Es exactamente lo que el Método Redox hace.
Lo que puedes empezar a hacer hoy
No necesitas esperar a tener un protocolo completo para empezar a tomar decisiones mejores. Estas son acciones basadas en evidencia que puedes implementar ahora:
Observa la conexión entre lo que comes y cómo te sientes. Lleva un diario de síntomas durante dos semanas. Anota qué comes, cuándo aparece el dolor, cómo duermes y cómo es tu digestión. Los patrones que emergen pueden ser enormemente reveladores.
Prioriza los alimentos que alimentan a tus bacterias beneficiosas. Verduras cocidas, almidón resistente (patata y arroz enfriados), alimentos ricos en butirato, fibras fermentables como la achicoria o el puerro. Estas fibras son el combustible de las bacterias que producen ácidos grasos de cadena corta, los mismos que están deplecionados en personas con fibromialgia.
Reduce los alimentos ultraprocesados. No por moda, sino porque los aditivos, emulsionantes y edulcorantes artificiales dañan directamente la barrera intestinal. Si tu intestino es parte del problema (y la ciencia dice que probablemente lo es), todo lo que dañe esa barrera está empeorando tus síntomas.
Asegura un aporte adecuado de omega-3. Pescado azul (sardinas, caballa, salmón) al menos 3 veces por semana. Los omega-3 no son un capricho: son precursores de resolvinas y protectinas, moléculas que tu cuerpo necesita para resolver activamente la inflamación.
No autosuplementes sin orientación profesional. Tomar magnesio, vitamina D o zinc sin conocer tus niveles reales puede ser ineficaz o incluso contraproducente. Un análisis específico es siempre el primer paso.
Preguntas frecuentes
¿Existe una “dieta para fibromialgia” que funcione para todos? No. La evidencia científica muestra que los protocolos individualizados producen mejores resultados que las dietas genéricas. Lo que funciona depende de tu microbiota, tus déficits, tu nivel de inflamación y tus intolerancias específicas. Un nutricionista especializado en fibromialgia puede ayudarte a identificar qué factores están implicados en tu caso.
¿Es cierto que el gluten empeora la fibromialgia? En algunas personas, sí. Un estudio publicado en BMC Gastroenterology (Marum, 2017) encontró mejoras en la calidad de vida de pacientes con fibromialgia tras una dieta sin gluten. Pero no es universal: no todas las personas con fibromialgia son sensibles al gluten. Eliminar alimentos sin motivo puede generar déficits innecesarios. Lo correcto es evaluar individualmente.
¿Pueden los probióticos ayudar con el dolor de la fibromialgia? La evidencia es prometedora. El estudio de Neuron demostró que restaurar una microbiota sana revierte el dolor en modelos animales y mejora los síntomas en humanos. Sin embargo, no todos los probióticos son iguales, y un probiótico genérico de supermercado no tiene por qué contener las cepas relevantes. La personalización es clave.
¿Cuánto tiempo tarda en notarse una mejoría con cambios nutricionales? Depende de la severidad y de los factores implicados. En nuestra experiencia clínica, la mayoría de las personas comienzan a notar cambios en las primeras 4-6 semanas cuando se aborda el intestino de forma prioritaria. Las mejorías significativas suelen consolidarse entre los 3 y los 6 meses.
¿Se puede abordar la fibromialgia con consulta online? Sí. Todas las evaluaciones, análisis y seguimientos que realizamos en DietaryPlus pueden hacerse de forma online con el mismo nivel de personalización que en consulta presencial. Trabajamos con personas de toda España que no pueden desplazarse a Zaragoza.
Lo que la ciencia nos dice en 2026
La fibromialgia no es “todo cosa de tu cabeza”. No es un problema de “sensibilidad exagerada” sin causa. La investigación más reciente demuestra que tu intestino, tu microbiota, tu nivel de inflamación y tu equilibrio oxidativo están directamente implicados en la generación y el mantenimiento del dolor.
“La microbiota intestinal alterada tiene un papel en el dolor de la fibromialgia, destacándola como un objetivo terapéutico prometedor.” — Cai, W. et al. Neuron, 2025
Esto no significa que la nutrición sea la única respuesta. La fibromialgia requiere un abordaje multidisciplinar que puede incluir ejercicio adaptado, terapia cognitivo-conductual, manejo del estrés y, cuando sea necesario, tratamiento farmacológico. Pero la nutrición, la nutrición individualizada, basada en ciencia, que aborda el intestino, la inflamación, los déficits y el estrés oxidativo es una pieza que durante demasiado tiempo ha faltado en el rompecabezas.
Y es exactamente lo que hacemos en DietaryPlus con el Método Redox. Cada día. Desde hace más de 20 años.
¿Quieres que valoremos tu caso de forma personalizada?
900 823 935 (llamada gratuita) WhatsApp: 876 70 93 61 C/ Pablo Casals 16, Zaragoza (barrio Actur) Consulta online para toda España Primera consulta: 49€
Puedes leer lo que dicen nuestros pacientes en nuestras reseñas de Google: 4.9 estrellas con más de 150 valoraciones.
Referencias científicas
- Cai, W. et al. (2025). “The gut microbiota promotes pain in fibromyalgia.” Neuron, 113(13), 2161-2175. DOI: 10.1016/j.neuron.2025.03.032.
- Shir, Y. et al. (2025). “Decoding the connection: unraveling the role of gut microbiome in fibromyalgia.” PAIN Reports, 10(1), e1224.
- García-Troiteiro, E. et al. (2025). “Exploring gut microbiota alterations and their associations with clinical symptoms in fibromyalgia.” Scientific Reports (Nature).
- Frontiers in Microbiology (2025). “Fibromyalgia diagnosis from a multi-omics approach: a gut feeling.” DOI: 10.3389/fmicb.2025.1641185.
- Amaya, D. & Cedeño, N. (2025). “Influencia de una dieta antiinflamatoria en la reducción de síntomas en pacientes con fibromialgia.” Revista Innovación Estética, 6(9), 3-18.
- Martínez-Rodríguez, A. et al. (2018). “Efectos de la dieta lacto-vegetariana y ejercicios de estabilización del core sobre la composición corporal y el dolor en mujeres con fibromialgia.” Nutrición Hospitalaria, 35(2), 392-399.
- Bäckryd, E. et al. (2017). “Evidence of both systemic inflammation and neuroinflammation in fibromyalgia patients.” Journal of Pain Research, 10, 515-525.
- Álvarez-Herms, J. et al. (2023). “Percepciones de pacientes con fibromialgia sobre el impacto de una dieta antiinflamatoria en su calidad de vida.” Revista Española de Salud Pública, 97(3).
- Lizama, A. et al. (2024). “The role of diet in multicomponent interaction for people with fibromyalgia.” Nutrición Hospitalaria.
- Marum, A.P. et al. (2017). “Gluten-free diet might improve quality of life in fibromyalgia.” BMC Gastroenterology, 17(1), 1-7.
Artículo elaborado por el equipo clínico de DietaryPlus, clínica de nutrición más innovadora de España 2025. Contenido basado en investigación científica publicada en revistas con revisión por pares.