La artritis reumatoide es una enfermedad autoinmune en la que tu sistema inmunitario ataca el tejido sinovial de tus articulaciones, generando inflamación crónica, dolor, rigidez y destrucción progresiva del cartílago y el hueso. Afecta a entre el 0,5% y el 1% de la población mundial y es tres veces más frecuente en mujeres que en hombres.
El tratamiento estándar se basa en fármacos inmunosupresores (metotrexato, leflunomida), biológicos (anti-TNF, anti-IL-6) y antiinflamatorios. Son tratamientos eficaces y necesarios. Este artículo no propone sustituirlos.
Lo que propone es algo que la reumatología convencional apenas menciona: que la alimentación puede modular la actividad de la enfermedad a través de mecanismos concretos y documentados. No como medicina alternativa, sino como nutrición de precisión complementaria al tratamiento farmacológico. Y la evidencia científica que lo respalda ya no es anecdótica. Es robusta.
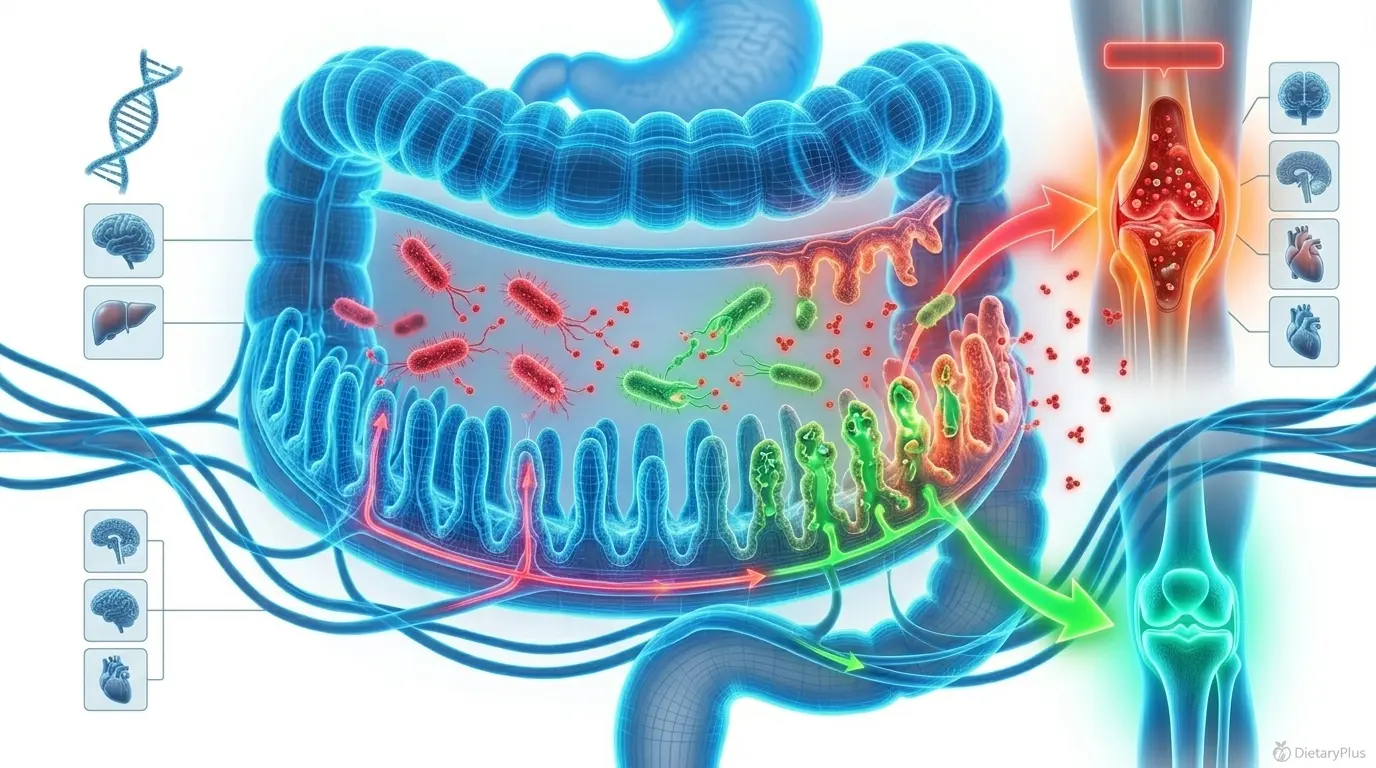
Tu intestino tiene más que ver con tus articulaciones de lo que crees
Si hay un descubrimiento que está cambiando la forma de entender las enfermedades autoinmunes, es la conexión entre la microbiota intestinal y la inflamación sistémica. Y en la artritis reumatoide, esta conexión es especialmente fuerte.
Las personas con artritis reumatoide muestran diferencias significativas en la composición de su microbiota intestinal comparadas con controles sanos. Una revisión publicada en diciembre de 2025 en Inflammation Research (Springer Nature) por investigadores de la Universidad de Milán y la Universidad de Campania documenta que la disbiosis intestinal en la artritis reumatoide se caracteriza por la reducción de bacterias productoras de ácidos grasos de cadena corta (como Faecalibacterium prausnitzii) y el aumento de bacterias proinflamatorias.
Esta disbiosis tiene consecuencias directas. Primero, la barrera intestinal se debilita. Segundo, moléculas bacterianas como el lipopolisacárido (LPS) cruzan esa barrera y entran en circulación. Tercero, esas moléculas activan el sistema inmunitario a nivel sistémico, potenciando la inflamación que ya está atacando tus articulaciones.
Un estudio publicado en septiembre de 2024 en Cell Metabolism reveló algo aún más sofisticado: los ritmos circadianos de la microbiota intestinal modulan directamente los ritmos inflamatorios de la artritis reumatoide. La bacteria Parabacteroides distasonis libera un compuesto (glyciteína) que inhibe la vía SIRT5/NF-kB, reduciendo la inflamación articular. Y su actividad fluctúa según los horarios de alimentación. Es decir, no solo importa qué comes, sino cuándo comes.
El ensayo clínico TASTY, actualmente en marcha en el Hospital de Santa Maria de Lisboa con 100 pacientes con artritis reumatoide, está evaluando exactamente esta hipótesis: si una dieta mediterránea enriquecida con alimentos fermentados puede modificar la microbiota intestinal, la permeabilidad intestinal y los marcadores de actividad de la enfermedad.
Y en la Universidad de Würzburg (Alemania), otro ensayo clínico aleatorizado está estudiando si el aumento de fibra dietética (para potenciar la producción de ácidos grasos de cadena corta como el butirato) reduce la actividad de la artritis reumatoide (DAS28) y la PCR en un periodo de 12 meses.
La investigación ya no pregunta si la microbiota influye en la artritis reumatoide. Pregunta cómo modularla de forma precisa para mejorar los resultados clínicos.
La conexión intestino-articulación: Tu intestino no es solo donde absorbes nutrientes. Es donde se educa tu sistema inmunitario. Cuando la microbiota se desequilibra y la barrera intestinal falla, el sistema inmunitario pierde la capacidad de distinguir lo propio de lo ajeno. Y empieza a atacar tus propias articulaciones.

Omega-3: la evidencia más sólida en nutrición y artritis
Si hay un nutriente con evidencia contundente en artritis reumatoide, son los ácidos grasos omega-3 (EPA y DHA). No como suplemento mágico, sino como intervención antiinflamatoria con mecanismos bioquímicos documentados.
Un meta-análisis publicado en 2024 en Clinical Rheumatology (Springer Nature), que incluyó 18 ensayos clínicos aleatorizados con 1.018 pacientes con artritis reumatoide, encontró que la suplementación con omega-3 a dosis de aproximadamente 2,7 g/día durante al menos 12 semanas redujo significativamente el número de articulaciones dolorosas (SMD: -0,59; p < 0,001), disminuyó la ratio omega-6/omega-3 (SMD: -1,06; p < 0,001) y bajó los triglicéridos (SMD: -0,47; p = 0,003).
Un meta-análisis publicado en noviembre de 2025 en Frontiers in Medicine confirmó que los omega-3 producen una reducción moderada pero clínicamente significativa del dolor crónico (SMD: -0,55), con beneficios que aumentan con el tiempo: notables al primer mes (SMD: -0,27) y más pronunciados a los 6 meses (SMD: -0,83).
Otro meta-análisis publicado en Critical Reviews in Food Science and Nutrition (2024) demostró que los omega-3 reducen la necesidad de antiinflamatorios no esteroideos (AINEs) en pacientes con artritis reumatoide (SMD: -0,52). Menos AINEs significa menos efectos secundarios gastrointestinales, menos daño a la barrera intestinal y menos riesgo cardiovascular.
Los mecanismos son claros: EPA y DHA compiten con el ácido araquidónico por las enzimas COX y LOX, reduciendo la producción de prostaglandinas y leucotrienos proinflamatorios. Además, generan resolvinas, protectinas y maresinas, que son mediadores lipídicos especializados que promueven la resolución activa de la inflamación.
En la práctica: 2-3 raciones semanales de pescado azul pequeño (sardina, caballa, anchoa, boquerón) aportan las dosis que los estudios muestran como eficaces. Las fuentes vegetales de omega-3 (lino, chía, nueces) aportan ALA, que tu cuerpo convierte en EPA/DHA con una eficiencia inferior al 5%. Son complementarias, no sustitutivas.
La dieta mediterránea: más que un patrón, un protocolo antiinflamatorio
La dieta mediterránea es el patrón alimentario con mayor evidencia en la reducción de inflamación sistémica y en la modulación de la microbiota intestinal. Y en artritis reumatoide, los datos son consistentes.
Una revisión publicada en Nutrients/PMC documenta que la dieta mediterránea actúa sobre la artritis reumatoide a través de tres mecanismos simultáneos: aumenta los niveles de antioxidantes, modifica el perfil lipídico hacia un patrón antiinflamatorio y modula la microbiota intestinal hacia una composición más diversa y protectora.
El aceite de oliva virgen extra (AOVE) merece mención especial. Contiene oleocantal, un polifenol con actividad farmacológica comparable al ibuprofeno: inhibe las enzimas COX-1 y COX-2. Además, los polifenoles del AOVE (hidroxitirosol, oleuropeína) modulan la vía NF-kB, el regulador maestro de la respuesta inflamatoria. En nuestro artículo sobre dieta antiinflamatoria explicamos estos mecanismos en detalle.
Un dato que la investigación reciente ha añadido: la microbiota intestinal de las personas con artritis reumatoide puede afectar incluso la respuesta a los fármacos. El campo emergente de la farmacogenómica ha revelado que la composición bacteriana intestinal influye en la farmacocinética de los fármacos inmunomoduladores (como el metotrexato), lo que significa que optimizar la microbiota podría mejorar también la respuesta al tratamiento farmacológico convencional.
Alimentos que encienden la inflamación articular
Tan importante como incluir los antiinflamatorios es eliminar los proinflamatorios. En artritis reumatoide, los datos señalan a estos grupos:
Carne roja y procesada. Los meta-análisis confirman que una mayor ingesta de carne roja aumenta la PCR (proteína C reactiva), uno de los marcadores principales de actividad en artritis reumatoide. Reducir su consumo a 1-2 veces por semana máximo y eliminar la procesada (embutidos, salchichas, bacon) es una intervención con beneficio directo.
Ultraprocesados. Los emulsionantes (polisorbato 80, carboximetilcelulosa) presentes en muchos alimentos procesados dañan directamente la barrera intestinal y alteran la microbiota, potenciando la translocación de LPS y la inflamación sistémica. Los aceites de semillas refinados (girasol, soja, maíz) aportan un exceso de omega-6 que desplaza la ratio omega-6/omega-3 hacia un perfil proinflamatorio.
Azúcar añadido y fructosa libre. Activan la vía NF-kB, aumentan la producción de citoquinas proinflamatorias y favorecen la resistencia a la insulina, que amplifica la inflamación. Si además tienes resistencia a la insulina o síndrome metabólico, la conexión con el empeoramiento de la artritis es directa.
Alcohol. Aumenta la permeabilidad intestinal, daña la microbiota y eleva la inflamación hepática. En artritis reumatoide, interacciona negativamente con el metotrexato (hepatotoxicidad combinada).
Gluten en personas susceptibles. No todas las personas con artritis reumatoide necesitan eliminar el gluten. Pero en un subgrupo con permeabilidad intestinal aumentada o sensibilidad no celíaca, el gluten puede actuar como trigger inflamatorio. La evaluación individual es clave.
El enfoque Método Redox: por qué es relevante en artritis reumatoide
La artritis reumatoide no es solo una enfermedad de las articulaciones. Es una enfermedad sistémica en la que la inflamación, el estrés oxidativo, la disbiosis intestinal y la desregulación inmunitaria se retroalimentan.
El estrés oxidativo juega un papel documentado en la destrucción del cartílago articular: las especies reactivas de oxígeno (ROS) dañan los condrocitos, degradan el colágeno y activan las metaloproteasas que destruyen la matriz articular. Reducir el estrés oxidativo no es un complemento menor. Es una intervención directa sobre el mecanismo de destrucción articular.
El Método Redox aborda los tres ejes que la investigación ha identificado como relevantes en artritis reumatoide: restaurar la microbiota intestinal y la barrera intestinal (para reducir la activación inmunitaria sistémica), reducir la inflamación crónica con nutrición antiinflamatoria personalizada, y equilibrar el estrés oxidativo celular para frenar el daño articular.
No sustituimos al reumatólogo. Complementamos su trabajo actuando sobre el terreno metabólico que determina cuánta inflamación genera tu cuerpo y cuánto daño produce. La evidencia científica que respalda este enfoque está publicada y disponible.
Preguntas frecuentes
¿La dieta puede curar la artritis reumatoide?
No. La artritis reumatoide es una enfermedad autoinmune crónica que a día de hoy no tiene cura. Pero la nutrición puede modular significativamente la actividad de la enfermedad: reducir el dolor, la rigidez, el número de articulaciones inflamadas, los marcadores inflamatorios y la necesidad de antiinflamatorios. Los meta-análisis confirman estas mejoras con intervenciones nutricionales específicas.
¿Tengo que dejar la medicación si cambio la alimentación?
No, nunca. La nutrición complementa el tratamiento farmacológico, no lo sustituye. Cualquier cambio en la medicación debe hacerlo tu reumatólogo. Lo que sí puede ocurrir es que, al mejorar el estado inflamatorio con nutrición, tu reumatólogo pueda ajustar las dosis. Eso lo decide tu médico, no tu nutricionista.
¿Cuánto omega-3 necesito si tengo artritis reumatoide?
Los meta-análisis muestran beneficios con dosis de aproximadamente 2,7 g/día de EPA + DHA combinados durante al menos 12 semanas. Eso equivale a 3-4 raciones semanales de pescado azul o a suplementación específica si tu ingesta dietética es insuficiente. La dosis debe individualizarse porque interactúa con anticoagulantes y otros fármacos.
¿Qué relación tiene la artritis con los problemas digestivos?
Directa. Muchas personas con artritis reumatoide tienen síntomas digestivos (hinchazón, gases, estreñimiento, diarrea) que reflejan la disbiosis intestinal subyacente. El tratamiento con metotrexato y AINEs puede empeorar estos síntomas al afectar la microbiota y la barrera intestinal. Si tienes artritis y problemas digestivos simultáneamente, abordar el intestino puede mejorar ambos. Si además tienes SIBO o histaminosis, la conexión es aún más relevante.
¿La fibromialgia y la artritis reumatoide pueden coexistir?
Sí, y es más frecuente de lo que se piensa. Hasta un 20-30% de personas con artritis reumatoide cumplen también criterios de fibromialgia. Cuando coexisten, el dolor se amplifica y la respuesta al tratamiento empeora. La nutrición antiinflamatoria puede actuar sobre ambas condiciones simultáneamente al reducir la inflamación sistémica y la sensibilización central.
¿Puedo hacer la consulta online?
Sí. Todo el protocolo de evaluación nutricional, diseño del plan antiinflamatorio personalizado y seguimiento puede hacerse de forma remota. Atendemos personas de toda España con artritis reumatoide que necesitan un abordaje que vaya más allá de la medicación.
Tu reumatólogo trata la enfermedad. La nutrición trata el terreno sobre el que crece.
La artritis reumatoide necesita tratamiento farmacológico. Eso no está en discusión. Pero la intensidad con la que la enfermedad se manifiesta depende del terreno metabólico: de tu microbiota, de tu nivel de inflamación sistémica, de tu estrés oxidativo, de lo que comes y de cuándo lo comes.
Actuar sobre ese terreno con nutrición clínica avanzada no cura la artritis. Pero puede reducir el dolor, mejorar la movilidad, bajar los marcadores inflamatorios y disminuir la necesidad de antiinflamatorios. Y eso cambia radicalmente la calidad de vida de quien convive con esta enfermedad.
En DietaryPlus llevamos más de 20 años trabajando con personas con enfermedades inflamatorias crónicas. El Método Redox aplicado a la artritis reumatoide no promete milagros. Promete ciencia aplicada a tu caso concreto.
¿Tienes artritis reumatoide y sientes que la medicación sola no es suficiente? Podemos complementar tu tratamiento.
- **Telefono 900 823 935 (llamada gratuita)
- **WhatsApp 876 70 93 61
- **Direccion C/ Pablo Casals 16, Zaragoza (barrio Actur)
- **Consulta online para toda España
- **Primera consulta: 49 euros
Lee lo que dicen nuestros pacientes en nuestras reseñas de Google: 4.9 estrellas con más de 150 valoraciones.
Referencias científicas
- Ingegnoli, F. et al. (2025). “Integrating Nutrition into Precision Medicine for Controlling Systemic Inflammation in Rheumatoid Arthritis.” Inflammation Research / PMC (Springer Nature).
- Ma, F. et al. (2024). “Dietary-timing-induced gut microbiota diurnal oscillations modulate inflammatory rhythms in rheumatoid arthritis.” Cell Metabolism.
- Charneca, S. et al. (2025). “TASTY trial: protocol for a study on the triad of nutrition, intestinal microbiota and rheumatoid arthritis.” Nutrition Journal / PMC.
- Wang, Y. et al. (2024). “Effects of omega-3 supplementation on lipid metabolism, inflammation, and disease activity in RA: a meta-analysis of 18 RCTs.” Clinical Rheumatology (Springer Nature).
- Xie, L. et al. (2025). “Effects of omega-3 fatty acids on chronic pain: a systematic review and meta-analysis.” Frontiers in Medicine / PMC.
- Gkiouras, K. et al. (2024). “Efficacy of n-3 fatty acid supplementation on RA disease activity indicators: systematic review and meta-analysis.” Critical Reviews in Food Science and Nutrition.
- Charneca, S. et al. (2020). “Diet as a Modulator of Intestinal Microbiota in Rheumatoid Arthritis.” Nutrients / PMC.
- Guerreiro, C.S. et al. (2018). “Diet, Microbiota, and Gut Permeability: The Unknown Triad in Rheumatoid Arthritis.” Frontiers in Medicine / PMC.
- Attur, M. et al. (2022). “Role of Intestinal Dysbiosis and Nutrition in Rheumatoid Arthritis.” Cells / PMC.
- NCT06492200 (2024). “Impact of a High-fiber Diet on the Microbiome and Disease Activity in RA.” ClinicalTrials.gov.
Articulo elaborado por el equipo clinico de DietaryPlus, clinica de nutricion mas innovadora de España 2025. Contenido basado en investigacion cientifica publicada en revistas con revision por pares.


